Antipiretik untuk anak-anak diresepkan oleh dokter anak. Namun ada situasi darurat demam dimana anak perlu segera diberikan obat. Kemudian orang tua mengambil tanggung jawab dan menggunakan obat antipiretik. Apa saja yang boleh diberikan kepada bayi? Bagaimana cara menurunkan suhu pada anak yang lebih besar? Obat apa yang paling aman?
Pastinya setiap orang pernah mengalami suatu jenis penyakit setidaknya satu kali. Meskipun beberapa penyakit cukup ringan dan cepat berakhir, penyakit lainnya mungkin memerlukan intervensi bedah. Artikel ini akan memperkenalkan Anda pada istilah medis yang disebut “pemantauan pasca operasi.” Anda akan mempelajari apa yang istimewa dari merawat pasien selama ini. Perlu juga dibicarakan tentang periode pasca operasi secara umum.
Periode pasca operasi
Kali ini dimulai dari saat pasien dikeluarkan dari meja bedah. Dalam hal ini, efek analgesik (anestesi) mungkin masih berlanjut. Periode pasca operasi berakhir ketika pasien tidak lagi merasakan ketidaknyamanan akibat manipulasi dan kembali ke ritme kehidupan biasanya.
Sebagian besar periode pasca operasi berlangsung di dalam tembok rumah sakit. Di sinilah pasien dipantau (kontrol pasca operasi). Dalam beberapa kasus, pasien mungkin segera meninggalkan rumah sakit setelah sadar. Dalam hal ini, orang tersebut diberi resep perawatan pasca operasi yang sesuai dan diberikan rekomendasi yang diperlukan.
Tergantung pada kerumitan intervensi bedah, waktu dapat berlangsung dari beberapa hari hingga enam bulan. Dalam hal ini, usia pasien, berat badan, dan faktor lainnya memegang peranan penting.
Bagaimana periode pasca operasi?
Jika pasien berada di dalam tembok rumah sakit, maka petugas, perawat, dan dokter akan merawatnya. Ketika seseorang dipulangkan, rekomendasi perawatan diberikan kepada orang yang menemaninya. Pemantauan pasca operasi memiliki beberapa kriteria utama. Mari kita lihat lebih detail.

Istirahat di tempat tidur
Prasyarat pemulihan setelah operasi adalah istirahat total. Tergantung pada seberapa parah operasi yang dilakukan, pembatasan mobilitas dapat ditetapkan selama beberapa jam atau hari.
Saat melakukan operasi ginekologi (kuretase rongga rahim, laparoskopi, dll), mobilitas pasien dibatasi selama beberapa jam. Jadi, pasien bisa segera bangun setelah obat biusnya habis.
Jika operasi dilakukan pada pembuluh darah, vena dan arteri, maka keterbatasan mobilitas tergantung pada area kulit yang rusak (jahitan pasca operasi).
Selama operasi pada organ vital (hati, ginjal, lambung, dll.), pasien diberi resep tirah baring selama beberapa hari.
Jika operasi dilakukan pada area jantung, maka pasien dapat tetap istirahat selama yang disarankan dokter. Dalam beberapa kasus, diperlukan waktu yang sangat lama dalam posisi horizontal. Rekomendasi serupa diberikan setelahnya
Mengikuti diet khusus
Diet pasca operasi ditentukan di hampir semua kasus. Pasien tidak diperbolehkan makan segera setelah sadar kembali. Meski sering merasa lapar? Pada hari pertama setelah intervensi, pasien hanya diperbolehkan minum air putih. Semua ini dijelaskan oleh fakta bahwa setelah anestesi, perasaan mual dan muntah yang parah dapat terjadi.
Diet pasca operasi pada hari-hari berikutnya hanya dianjurkan bagi orang-orang yang telah menjalani operasi pada organ pencernaan, oleh karena itu, selama operasi ginekologi, perlu menunggu hingga tinja pulih sebelum memindahkan pasien ke meja umum. Jika operasi dilakukan pada area lambung, usus dan kantong empedu, maka diet dapat dianjurkan seumur hidup.

Perawatan setelah operasi
Perawatan pasca operasi melibatkan perawatan tepat waktu. Jadi, setelah setiap intervensi bedah, pasien diberi resep obat antibakteri. Sekalipun tidak timbul kesulitan, dan tidak ada proses inflamasi, maka obat ini diminum untuk mencegah munculnya komplikasi pasca operasi.
Selain antibiotik, seseorang mungkin diberikan obat yang ditujukan untuk memperbaiki organ yang dioperasi. Jadi, dalam kasus intervensi ginekologi, venotonik dan obat-obatan diresepkan untuk operasi pada pembuluh darah dan vena.Selama perawatan bedah pada organ pencernaan, obat-obatan dapat diresepkan untuk meningkatkan pencernaan makanan dan memfasilitasi penyerapannya.

Memantau kondisi pasien
Pemantauan pasca operasi juga melibatkan pemantauan kondisi pasien. Untuk melakukan ini, tes (tes darah dan urin) dilakukan secara teratur untuk mendeteksi proses inflamasi.
Selain itu, tergantung pada area yang dioperasi, pemeriksaan manual atau USG mungkin diperlukan. Dalam kasus yang lebih jarang, x-ray atau pencitraan resonansi magnetik ditentukan.
Jika komplikasi pasca operasi ditemukan selama pemeriksaan, masa pemulihan mungkin tertunda secara signifikan.
Penyelesaian periode pasca operasi
Pemantauan pasca operasi berakhir ketika jahitan pasien dilepas. Mulai saat ini, kesehatan seseorang bergantung pada kepatuhannya terhadap rekomendasi. Meski begitu, pasien harus rutin mengunjungi dokter untuk pemeriksaan dan pemantauan.

Meringkas
Sekarang Anda tahu apa itu perawatan pasca operasi dan apa saja ciri-ciri periode ini. Jika Anda sedang menjalani intervensi bedah terencana, maka Anda harus mencari tahu terlebih dahulu rekomendasi apa yang akan diberikan setelah prosedur dan mempersiapkannya. Selalu ikuti perintah dokter Anda dan dengarkan semua yang dikatakan spesialis. Hanya dalam kasus ini periode pasca operasi akan berlalu secepat, semudah dan tanpa komplikasi. Saya berharap Anda memiliki kesehatan yang baik dan pemulihan yang cepat!
Operasi Pengangkatan katarak memakan waktu tidak lebih dari 15 menit, namun periode pasca operasi merupakan bagian integral dari pengobatan.
Pemulihan penuh biasanya memakan waktu 6 bulan, periode ini dapat bervariasi tergantung pada kondisi pasien, usianya, kemampuan regenerasi, derajat penyakit, gaya hidup dan kepatuhan terhadap rejimen pasca operasi.
Masa rehabilitasi juga tergantung pada metode yang digunakan untuk melakukan operasi.
Menurut statistik, setelah operasi laser, pemulihan lebih cepat dan mudah dibandingkan setelah USG.
Aturan dasar rehabilitasi setelah operasi
Dengan pendekatan yang tepat, mengikuti semua instruksi dan rutinitas sehari-hari, masa pasca operasi akan berlalu dengan cepat dan tanpa komplikasi.
Kepatuhan dengan rezim
Istirahat yang cukup dan aktivitas sedang sangat diperlukan, artinya tidur 8 jam. Pada hari-hari pertama, tidak disarankan keluar rumah (bila perlu, Anda hanya boleh keluar rumah dengan memakai perban khusus).
Gizi yang berkualitas sangat penting, menu harus bervariasi dan kaya serat, sayur mayur dan buah-buahan. Anda bisa makan produk susu, daging tanpa lemak, dan yang pasti kaldu.
Ini akan membantu menghindari sembelit, tidak disarankan untuk 10 hari pertama.

Jika ada kecenderungan, maka pencegahan terlebih dahulu perlu dilakukan, diperbolehkan menggunakan sedikit obat pencahar herbal.
Terkadang dokter yang merawat meresepkan diet berdasarkan karakteristik individu yang harus diikuti.
Sebaiknya Anda menolak untuk membungkuk ke segala arah, jika perlu mengambil suatu benda dari lantai, dokter menganjurkan agar Anda duduk terlebih dahulu tanpa menekuk badan, lalu membungkuk sedikit.
Jangan mengangkat benda berat atau membawa benda berat - hal ini dapat menyebabkan peningkatan tekanan intraokular dan terkadang perdarahan.

Selama 7 hari pertama, keluarlah hanya dengan mengenakan perban kasa. Lakukan semua manipulasi tepat waktu yaitu pembalutan, pemberian obat tetes, kunjungan rutin ke dokter, dan jika ada tanda-tanda komplikasi, hadiri janji temu yang tidak terjadwal.
Setelah operasi pengangkatan katarak, mata mulai melihat setelah 2 jam, tetapi penglihatan kehilangan ketajamannya, objek mungkin berkabut dan kabur. Itu sebabnya Dokter meresepkan pemakaian kacamata untuk masa rehabilitasi.
Dioptri lensa bisa sangat bervariasi satu sama lain, dan para ahli bersikeras pada produksi individual, dilarang keras menyewa kacamata atau membeli opsi yang sudah jadi. Hal ini dapat menyebabkan gangguan penglihatan. 
Melaksanakan prosedur kebersihan
Operasi, ketika katarak diangkat, pada periode pasca operasi melibatkan kepatuhan terhadap aturan kebersihan pribadi.
Tindakan ini akan mencegah infeksi virus dan bakteri yang menjadi penyebab komplikasi.
Mencuci setiap hari sebaiknya dilakukan tanpa menggunakan kosmetik, dengan air hangat mengalir, dengan mata tertutup.
Anda harus mandi di pancuran; mandi air panas harus dihindari. Saat mencuci rambut, miringkan kepala ke belakang sebanyak mungkin untuk mencegah sampo masuk ke mata. 
Menggunakan perban khusus
Ini adalah tindakan yang diperlukan setelah pengangkatan katarak. Setelah operasi, dokter membalut perban khusus. Ia melakukan fungsi perlindungan dan dilepas hanya pada hari berikutnya.
Kemudian pasien mencuci matanya secara mandiri setiap hari menggunakan larutan furatsilin. Tutupi mata Anda dan bersihkan beberapa kali dengan kapas steril.
Kemudian oleskan perban kasa pelindung. Lipat serbet steril menjadi dua dan tempelkan dengan hati-hati di kepala Anda dengan perban, untuk fiksasi yang lebih baik, Anda juga bisa menggunakan plester.
 Operasi katarak, periode pasca operasi yang memerlukan perhatian dan kepatuhan terhadap semua aturan.
Operasi katarak, periode pasca operasi yang memerlukan perhatian dan kepatuhan terhadap semua aturan. Menggunakan obat tetes mata
Selama masa rehabilitasi, dokter meresepkan obat-obatan:

Mengunjungi dokter Anda
Perlu datang pemeriksaan ke dokter spesialis keesokan harinya setelah operasi, kemudian setelah 10 hari untuk pemeriksaan kedua.
Namun pada tanda-tanda pertama peradangan, komplikasi, nyeri hebat, atau sensasi benda asing, ada baiknya mengunjungi dokter mata secara tidak terjadwal.
Selain itu, jika Anda mengalami gejala berikut, sebaiknya segera konsultasikan ke dokter:

Cara menggunakan obat tetes mata yang benar selama rehabilitasi
Anda harus berbaring telentang, miringkan kepala sedikit ke belakang. Kemudian tarik kembali kelopak mata bagian bawah dengan jari telunjuk tanpa menggunakan tenaga dan teteskan 1 tetes.
Jangan menyentuhkan dispenser ke mata Anda, jaga agar botol tetap tegak. Jika Anda perlu mengulangi prosedur ini, Anda harus menunggu 1-2 menit dan ulangi manipulasi.
Buang kelebihan cairan dengan serbet bersih dan steril, lalu usap kulit tanpa menyentuh mata atau menekan jaringan di sekitarnya. 
Apa yang tidak boleh dilakukan pada masa pasca operasi setelah operasi katarak
Operasi dilakukan dan katarak diangkat; periode pasca operasi memerlukan beberapa batasan:

Apa yang harus dilakukan jika terjadi komplikasi
Penting untuk diketahui! Namun jika air atau busa dari produk kosmetik masuk ke mata yang dioperasi, maka perlu segera dibilas dengan larutan furatsilin yang disiapkan khusus.
Jika ada sedikit kemerahan, biasanya hilang setelah mengoleskan obat tetes.
Proses inflamasi - ini termasuk peradangan pada konjungtiva, pembuluh darah mata, dan iris. Anda perlu ke dokter. Seorang spesialis meresepkan obat tetes antiinflamasi, dan dalam beberapa minggu mata kembali normal.
Tekanan intraokular tinggi - pasien mengalami nyeri pada rongga mata, yang dapat berkembang menjadi sakit kepala. Ada rasa sakit pada mata, dan rasa berat saat ditutup.
Dokter meresepkan obat tetes, mereka menstabilkan fungsi sistem peredaran darah bola mata. 
Perdarahan adalah kemerahan pada bagian putih akibat pecahnya pembuluh darah.– sangat jarang terjadi, disertai rasa sakit dan kemungkinan gangguan penglihatan. Anda harus segera berkonsultasi dengan dokter.
Edema retina - terjadi karena dampak mekanis, disertai sensasi tidak menyenangkan dan gambar buram. Terapi dengan obat tetes mata sangat diperlukan.
Ablasi retina – pasien dengan miopia berisiko, tetapi jika Anda mengikuti semua aturan perawatan setelah operasi dan penggunaan obat tetes, komplikasi ini dapat dihindari.
Perpindahan lensa - terjadi ketika mengangkat benda berat dan selama aktivitas fisik aktif selama rehabilitasi. Membutuhkan intervensi bedah segera.
Apa perawatan mata selanjutnya setelah pengangkatan katarak?
Setelah masa rehabilitasi selesai, Anda perlu merawat penglihatan Anda dan mengikuti rekomendasi berikut:

Jika Anda mengikuti semua aturan pada periode pasca operasi setelah operasi katarak, Anda dapat menghindari komplikasi. Ini akan memungkinkan Anda pulih lebih cepat, serta meningkatkan ketajaman penglihatan Anda, menjaga kesehatan Anda untuk waktu yang lama.
Video ini akan bercerita tentang operasi katarak dan masa pasca operasi:
Video ini akan bercerita tentang larangan pada masa pasca operasi setelah pengangkatan katarak:
Isi
Setelah intervensi pada tubuh pasien yang sakit, diperlukan periode pasca operasi, yang bertujuan untuk menghilangkan komplikasi dan memberikan perawatan yang kompeten. Proses ini dilakukan di klinik dan rumah sakit dan mencakup beberapa tahap pemulihan. Pada setiap periode, perhatian dan perhatian terhadap pasien dari pihak perawat, dan pengawasan medis diperlukan untuk menyingkirkan komplikasi.
Apa periode pasca operasi
Dalam terminologi medis, masa pasca operasi adalah waktu sejak selesainya operasi hingga pasien sembuh total. Ini dibagi menjadi tiga tahap:
- periode awal – sebelum keluar dari rumah sakit;
- terlambat – setelah dua bulan setelah operasi;
- jangka panjang adalah hasil akhir dari penyakit ini.
Berapa lama itu bertahan
Akhir periode pasca operasi tergantung pada tingkat keparahan penyakit dan karakteristik individu dari tubuh pasien, yang ditujukan untuk proses pemulihan. Waktu pemulihan dibagi menjadi empat fase:
- katabolik – peningkatan ekskresi limbah nitrogen dalam urin, disproteinemia, hiperglikemia, leukositosis, penurunan berat badan;
- periode perkembangan terbalik - pengaruh hipersekresi hormon anabolik (insulin, somatotropik);
- anabolik – pemulihan metabolisme elektrolit, protein, karbohidrat, lemak;
- periode peningkatan berat badan yang sehat.
Tujuan dan sasaran
Observasi setelah operasi bertujuan untuk mengembalikan aktivitas normal pasien. Tujuan periode ini adalah:
- pencegahan komplikasi;
- pengakuan patologi;
- perawatan pasien - pemberian analgesik, blokade, penyediaan fungsi vital, pembalut;
- tindakan pencegahan untuk memerangi keracunan dan infeksi.
Periode awal pasca operasi
Periode awal pasca operasi berlangsung dari hari kedua hingga hari ketujuh setelah operasi. Selama hari-hari ini, dokter menghilangkan komplikasi (pneumonia, gagal napas dan ginjal, penyakit kuning, demam, gangguan tromboemboli). Periode ini mempengaruhi hasil operasi, yang bergantung pada keadaan fungsi ginjal. Komplikasi awal pasca operasi hampir selalu ditandai dengan gangguan fungsi ginjal akibat redistribusi cairan di beberapa sektor tubuh.
Aliran darah ginjal menurun, yang berakhir pada hari ke 2-3, tetapi terkadang patologinya terlalu serius - kehilangan cairan, muntah, diare, gangguan homeostasis, gagal ginjal akut. Terapi pelindung, pengisian kembali kehilangan darah, elektrolit, dan stimulasi diuresis membantu menghindari komplikasi. Penyebab umum berkembangnya patologi pada periode awal setelah operasi adalah syok, kolaps, hemolisis, kerusakan otot, dan luka bakar.
Komplikasi
Komplikasi periode awal pasca operasi pada pasien ditandai dengan kemungkinan manifestasi berikut:
- pendarahan berbahaya – setelah operasi pada pembuluh darah besar;
- pendarahan rongga - selama intervensi di rongga perut atau dada;
- pucat, sesak napas, haus, denyut nadi sering lemah;
- perbedaan luka, kerusakan organ dalam;
- ileus paralitik dinamis;
- muntah terus-menerus;
- kemungkinan peritonitis;
- proses purulen-septik, pembentukan fistula;
- pneumonia, gagal jantung;
- tromboemboli, tromboflebitis.
Periode pasca operasi terlambat
Setelah 10 hari sejak operasi, periode akhir pasca operasi dimulai. Ini dibagi menjadi cuti rumah sakit dan pulang. Periode pertama ditandai dengan perbaikan kondisi pasien dan dimulainya pergerakan di sekitar bangsal. Itu berlangsung 10-14 hari, setelah itu pasien keluar dari rumah sakit dan dipulangkan untuk pemulihan pasca operasi, diet, asupan vitamin dan pembatasan aktivitas ditentukan.

Komplikasi
Komplikasi akhir setelah operasi berikut ini diidentifikasi, yang terjadi saat pasien berada di rumah atau di rumah sakit:
- hernia pasca operasi;
- obstruksi usus perekat;
- fistula;
- bronkitis, paresis usus;
- kebutuhan berulang untuk operasi.
Dokter menyebutkan faktor-faktor berikut sebagai penyebab komplikasi pada tahap akhir setelah operasi:
- lama tinggal di tempat tidur;
- faktor risiko awal – usia, penyakit;
- gangguan fungsi pernapasan akibat anestesi berkepanjangan;
- pelanggaran aturan asepsis bagi pasien yang dioperasi.
Asuhan keperawatan pada periode pasca operasi
Peran penting dalam merawat pasien setelah operasi dimainkan oleh asuhan keperawatan, yang berlanjut sampai pasien keluar dari departemen. Jika tidak cukup atau dilakukan dengan buruk, hal ini akan mengakibatkan hasil yang tidak menguntungkan dan perpanjangan masa pemulihan. Perawat harus mencegah komplikasi apa pun, dan jika terjadi, lakukan upaya untuk menghilangkannya.
Tugas seorang perawat dalam perawatan pasien pasca operasi meliputi tanggung jawab sebagai berikut:
- pemberian obat tepat waktu;
- perawatan pasien;
- partisipasi dalam pemberian makan;
- perawatan higienis kulit dan rongga mulut;
- memantau kerusakan dan memberikan pertolongan pertama.
Sejak pasien memasuki bangsal perawatan intensif, perawat mulai melaksanakan tugasnya:
- ventilasi ruangan;
- hilangkan cahaya terang;
- posisikan tempat tidur agar nyaman bagi pasien;
- memantau istirahat di tempat tidur pasien;
- mencegah batuk dan muntah;
- pantau posisi kepala pasien;
- memberi makan.

Bagaimana periode pasca operasi?
Tergantung pada kondisi pasien setelah operasi, tahapan proses pasca operasi berikut ini dibedakan:
- periode istirahat di tempat tidur yang ketat - dilarang bangun atau bahkan berbalik di tempat tidur, manipulasi apa pun dilarang;
- istirahat di tempat tidur - di bawah pengawasan perawat atau spesialis terapi olahraga, diperbolehkan membalikkan badan di tempat tidur, duduk, menurunkan kaki;
- masa bangsal - diperbolehkan duduk di kursi dan berjalan sebentar, tetapi pemeriksaan, makan dan buang air kecil tetap dilakukan di bangsal;
- Aturan umum – perawatan mandiri pasien, berjalan di sepanjang koridor, kantor, dan berjalan di area rumah sakit diperbolehkan.
Istirahat di tempat tidur
Setelah risiko komplikasi berlalu, pasien dipindahkan dari perawatan intensif ke bangsal, di mana ia harus tetap terbaring di tempat tidur. Tujuan tirah baring adalah:
- pembatasan aktivitas fisik, mobilitas;
- adaptasi tubuh terhadap sindrom hipoksia;
- pengurangan rasa sakit;
- pemulihan kekuatan.
Istirahat di tempat tidur ditandai dengan penggunaan tempat tidur fungsional yang secara otomatis dapat menopang posisi pasien - telentang, tengkurap, menyamping, setengah berbaring, setengah duduk. Perawat merawat pasien selama periode ini - mengganti pakaian dalam, membantu memenuhi kebutuhan fisiologis (buang air kecil, buang air besar) jika sulit, memberi makan dan melakukan prosedur kebersihan.
Mengikuti diet khusus
Periode pasca operasi ditandai dengan kepatuhan terhadap diet khusus, yang bergantung pada volume dan sifat intervensi bedah:
- Pasca operasi saluran cerna, hari pertama diberikan nutrisi enteral (melalui selang), kemudian diberikan kaldu, jelly, dan kerupuk.
- Saat melakukan operasi pada kerongkongan dan lambung, makanan pertama tidak boleh diminum selama dua hari. Nutrisi parenteral disediakan - pemberian glukosa dan pengganti darah subkutan dan intravena melalui kateter, dan enema nutrisi dilakukan. Mulai hari kedua bisa diberikan kaldu dan jelly, hari ke 4 ditambah kerupuk, hari ke 6 makanan lembek, mulai hari ke 10 meja bersama.
- Dengan tidak adanya pelanggaran integritas organ pencernaan, kaldu, sup bubur, jeli, dan apel panggang diresepkan.
- Pasca operasi usus besar, diciptakan kondisi agar pasien tidak buang air besar selama 4-5 hari. Diet rendah serat.
- Saat mengoperasi rongga mulut, sebuah probe dimasukkan melalui hidung untuk memberikan makanan cair.
Anda bisa mulai memberi makan pasien 6-8 jam setelah operasi. Rekomendasi: menjaga metabolisme air-garam dan protein, memberikan vitamin dalam jumlah yang cukup. Diet seimbang pasca operasi untuk pasien terdiri dari 80-100 g protein, 80-100 g lemak, dan 400-500 g karbohidrat setiap hari. Formula enteral, daging kalengan, dan sayuran digunakan untuk makanan.

Pemantauan dan pengobatan intensif
Setelah pasien dipindahkan ke ruang pemulihan, pemantauan intensif dimulai dan, jika perlu, pengobatan komplikasi dilakukan. Yang terakhir dihilangkan dengan antibiotik dan obat-obatan khusus untuk mempertahankan organ yang dioperasi. Tugas tahap ini meliputi:
- penilaian parameter fisiologis;
- makan sesuai petunjuk dokter;
- kepatuhan terhadap rezim motorik;
- pemberian obat-obatan, terapi infus;
- pencegahan komplikasi paru;
- perawatan luka, pengumpulan drainase;
- pemeriksaan laboratorium dan pemeriksaan darah.
Fitur periode pasca operasi
Tergantung pada organ mana yang menjalani intervensi bedah, ciri-ciri perawatan pasien dalam proses pasca operasi bergantung:
- Organ perut - memantau perkembangan komplikasi bronkopulmoner, nutrisi parenteral, mencegah paresis gastrointestinal.
- Perut, duodenum, usus halus - nutrisi parenteral selama dua hari pertama, termasuk 0,5 liter cairan pada hari ketiga. Aspirasi isi lambung 2 hari pertama, probing sesuai indikasi, pelepasan jahitan pada hari ke 7-8, keluar pada hari ke 8-15.
- Kantung empedu - diet khusus, pembuangan drainase, didiamkan selama 15-20 hari.
- Usus besar - diet paling lembut mulai hari kedua setelah operasi, tidak ada batasan asupan cairan, pemberian minyak Vaseline secara oral. Debit – 12-20 hari.
- Pankreas – mencegah perkembangan pankreatitis akut, memantau tingkat amilase dalam darah dan urin.
- Organ rongga dada mengalami operasi traumatis yang paling parah, mengancam gangguan aliran darah, hipoksia, dan transfusi masif. Untuk pemulihan pasca operasi perlu menggunakan produk darah, aspirasi aktif, dan pijat dada.
- Jantung – diuresis setiap jam, terapi antikoagulan, drainase gigi berlubang.
- Paru-paru, bronkus, trakea - pencegahan fistula pasca operasi, terapi antibakteri, drainase lokal.
- Sistem genitourinari – drainase pasca operasi organ dan jaringan kemih, koreksi volume darah, keseimbangan asam-basa, hemat nutrisi kalori.
- Operasi bedah saraf – pemulihan fungsi otak dan kemampuan pernapasan.
- Intervensi ortopedi dan traumatologis - kompensasi kehilangan darah, imobilisasi bagian tubuh yang rusak, terapi fisik diberikan.
- Penglihatan – istirahat di tempat tidur 10-12 jam, berjalan kaki keesokan harinya, penggunaan antibiotik secara teratur setelah transplantasi kornea.
- Pada anak-anak - pereda nyeri pasca operasi, penghapusan kehilangan darah, dukungan termoregulasi.

Reseksi wasir belum memungkinkan kita berasumsi bahwa semuanya sudah berakhir. Mengikuti rekomendasi ahli proktologi pada periode pasca operasi setelah pengangkatan wasir merupakan tahap terapi yang penting, dan prognosis pengobatan serta kemungkinan terjadinya komplikasi bergantung pada seberapa baik fungsi rektum dan anus. Untuk pulih dari penyakit ini, Anda perlu membiasakan diri dengan prinsip dasar rehabilitasi pasca operasi.
Durasi periode pasca operasi
Lamanya waktu pemulihan setelah operasi ambeien bergantung pada beberapa faktor:
- teknik bedah;
- jenis lesi wasir (internal, eksternal atau gabungan);
- usia;
- penyakit usus yang ada;
- fungsi sistem kekebalan (penyakit kronis memperlambat pengobatan pasca operasi dan meningkatkan risiko komplikasi).
Berapa lama pemulihan pasca operasi? Rata-rata, rehabilitasi setelah pengangkatan wasir berlangsung dari 2 minggu hingga satu setengah bulan, dan prognosis penyakit lebih lanjut bergantung pada seberapa baik pasien mengikuti rekomendasi medis selama ini.
Aturan utama rehabilitasi
Teknik pemulihan pada periode pasca operasi dipilih secara individual untuk setiap pasien dan ditujukan untuk memulihkan fungsi pembuluh darah secara penuh. Perawatan setelah hemoroidektomi harus komprehensif dan mencakup hal-hal berikut:
- Penggunaan obat-obatan. Untuk mempercepat penyembuhan jahitan pasca operasi, salep atau supositoria digunakan secara topikal setelah operasi dengan efek analgesik, penyembuhan luka, antiinflamasi atau hemostatik (obat dipilih dengan mempertimbangkan masalah pasien setelah reseksi wasir). Jika operasi berhasil, pengobatan dengan obat-obatan mungkin tidak diperlukan.
- Makanan diet. Sementara bekas luka sembuh setelah eksisi wasir, perlu untuk meminimalkan risiko cedera pada selaput lendir rektum atau anus akibat gas usus dan kotoran padat. Selama masa pemulihan, makanan harus mudah diserap tubuh dan tidak berlama-lama di usus.
- Menjaga kebersihan. Cuci anus perlu dilakukan dengan air dingin dan sabun bayi. Kegagalan menjaga kebersihan pada periode pasca operasi setelah pengangkatan wasir seringkali menyebabkan infeksi pada jahitan dengan mikroflora patogen.
- Aktivitas fisik yang cukup. Terlepas dari kenyataan bahwa sekitar 4 hari setelah operasi wasir, banyak pasien merasa jauh lebih baik dibandingkan sebelum operasi, penyembuhan bekas luka belum terjadi dan tekanan fisik pada area panggul perlu diminimalkan untuk mencegah kemungkinan komplikasi.
Agar pemulihan setelah pengangkatan wasir dapat berjalan tanpa komplikasi, Anda harus mengikuti semua poin rekomendasi medis. Kegagalan untuk mematuhi aturan rehabilitasi dapat menyebabkan terulangnya wasir atau berkembangnya masalah lain pada pasien.
Masalah pasien pada masa awal rehabilitasi
Mengangkat wasir melalui pembedahan tidak selalu segera meringankan masalah pasien; komplikasi awal pasca operasi sering muncul. Paling sering, pasien mengalami gejala ketidaknyamanan berikut:
- Sindrom nyeri parah. Setelah obat bius habis, pasien merasakan nyeri pada anus. Kadang-kadang rasa sakitnya sangat tak tertahankan sehingga untuk meringankan kondisi seseorang, suntikan analgesik non-narkotika (Nimesulide, Diclofenac) atau narkotika (Promedol, Omnopon) diresepkan. Biasanya, nyeri hebat berlangsung tidak lebih dari 2-3 hari dan berangsur-angsur mereda seiring penyembuhan bekas luka pasca operasi.
- Retensi urin. Kesulitan buang air kecil sementara lebih sering terjadi pada pria setelah operasi wasir, ketika anestesi epidural digunakan. Gangguan ini bersifat sementara dan pengobatan jarang diperlukan; biasanya buang air kecil normal akan pulih dengan sendirinya dalam waktu 24 jam setelah wasir diangkat. Untuk meringankan kondisi ini, pasien diperlihatkan kateterisasi kandung kemih.
- Prolaps suatu bagian rektum. Konsekuensi setelah pengangkatan wasir tidak sering terjadi pada pasien dan biasanya muncul ketika sfingter anal rusak selama operasi atau orang tersebut mengalami kelemahan katup. Untuk menghilangkan kelainan yang diakibatkannya, tergantung pada tingkat keparahan kondisinya, perawatan konservatif atau bedah digunakan.
- Penyempitan anus. Hal ini terjadi jika hemoroidektomi dilakukan dengan penjahitan yang tidak tepat. Pada pasien, akibat dari penjahitan luka bedah yang tidak tepat adalah rasa sakit saat buang air besar dan perasaan kurang kosong yang terus-menerus.
Pembedahan untuk menghilangkan wasir, selain nyeri pada area yang dioperasi, mungkin tidak menimbulkan akibat negatif apa pun, namun sejumlah pasien mengalami masalah psikologis terkait dengan tindakan buang air besar. Seseorang takut akan retensi tinja dan sekaligus merasa takut ke toilet. Untuk menghilangkan masalah ini, obat pencahar dan, untuk nyeri, analgesik ringan diresepkan. Dalam kasus yang parah, pasien memerlukan bantuan psikolog untuk melawan rasa takutnya.
Masalah psikologis pada buang air besar, jika tidak segera ditangani, pada akhirnya akan menyebabkan sembelit dan cedera pada anus.
Dasar-dasar nutrisi terapeutik
Pemulihan penuh setelah operasi secara langsung tergantung pada apa yang dimakan seseorang. Nutrisi selama masa pemulihan harus mematuhi aturan berikut:
- Keseimbangan. Meskipun sejumlah makanan dikecualikan dari makanan, tubuh harus menerima vitamin dan nutrisi yang diperlukan.
- Fraksionalitas. Disarankan makan dalam porsi kecil, namun sering (sampai 5-6 kali sehari).
- Metode memasak. Untuk mengurangi risiko gangguan usus, makanan tidak dianjurkan digoreng, disarankan menyiapkan masakan dengan cara direbus, dipanggang, atau direbus.
- Metode makan. Setiap bagian harus dikunyah secara menyeluruh sebelum ditelan dan hindari meminum berbagai minuman saat makan.
Tips yang disarankan akan membantu mengurangi risiko sembelit dan perut kembung, yang dapat menimbulkan rasa sakit dan ketidaknyamanan pada pasien selama masa rehabilitasi.
Selain aturan asupan makanan, Anda juga harus memperhatikan pola makannya, karena berfungsinya usus tergantung pada jenis makanan yang dimakan.
Makanan sehat
Menu pasca operasi harus mencakup makanan yang kaya serat dan kelembapan.
- bubur (kecuali nasi dan semolina);
- sup sayuran;
- pure sayuran;
- telur dadar;
- casserole yang terbuat dari daging atau keju cottage;
- produk susu fermentasi rendah lemak;
- buah-buahan dan beri tanpa biji;
- kolak dan jus;
- daging giling atau cincang halus dan ikan tanpa lemak.
Produk yang Dilarang
Rehabilitasi setelah operasi memerlukan minimalisasi beban pada usus. Anda perlu menghapus dari menu:
- susu segar;
- kaldu ikan dan daging berlemak;
- bumbu;
- saus;
- mayones;
- sayuran berserat kasar (bawang bombay, lobak, bayam, dll);
- ikan dan daging berlemak;
- makanan panggang segar yang kaya rasa;
- produk apa pun yang mengandung kakao;
- buah-buahan dan beri yang mengandung biji kecil (raspberi, kiwi);
- kopi dan teh kental;
- minuman beralkohol;
- perairan berkilau.
Setelah operasi dilakukan, pasien tidak dianjurkan makan selama 24 jam pertama, dan setelah itu harus makan sesuai aturan di atas.
Banyak pasien merasa sulit untuk membatasi diri dalam makanan dan sangat sering dokter mendengar pertanyaan: “Setelah reseksi wasir, berapa lama Anda harus mengikuti diet?” Setidaknya selama bekas luka sembuh setelah operasi (rata-rata terjadi dalam waktu satu bulan).
Mereka yang ingin menyelesaikan dietnya agar bisa makan makanan enak harus memikirkan konsekuensi yang mungkin terjadi: jika Anda makan terlalu banyak makanan berat dan pedas, wasir bisa muncul kembali setelah operasi. Ahli proktologi merekomendasikan agar pasien, bahkan setelah tahap rehabilitasi berakhir, mematuhi versi diet yang diusulkan lebih ringan dan makan makanan berbahaya dalam jumlah kecil.
Aktivitas fisik setelah operasi
Pengobatan wasir tidak berakhir dengan pembedahan, setelah pengangkatan kerucut wasir, untuk memastikan pemulihan fungsi tubuh secara penuh, perlu untuk memberikan beban yang lembut pada area perineum selama masa rehabilitasi. Tergantung pada berapa lama waktu yang telah berlalu sejak hemoroidektomi, dokter mungkin merekomendasikan hal berikut:
- Pada hari-hari pertama ada istirahat total. Pasien harus mematuhi tirah baring yang ketat, dan dilarang keras mengencangkan perut atau melakukan gerakan tiba-tiba. Selama periode ini, jaringan yang rusak akibat pembedahan secara aktif sembuh dan bekas luka terbentuk.
- Latihan fisik hanya bisa dilakukan selama 2-3 minggu. Ahli proktologi merekomendasikan untuk melakukan jalan kaki di tempat atau latihan pernapasan. Aktivitas fisik yang tidak menyebabkan ketegangan berlebihan pada otot perineum meningkatkan suplai darah ke jaringan, dan penyembuhan bekas luka membutuhkan waktu lebih sedikit.
Kontak seksual diperbolehkan hanya 2-3 minggu setelah hemoroidektomi, sedangkan kontak seksual anal dilarang keras.
Pemulihan pasca operasi berlangsung hingga 2 bulan dan selama ini pasien dianggap cacat.
Untuk mengurangi risiko kambuhnya wasir, disarankan untuk tidak duduk dalam jangka waktu lama. Bagi orang yang aktivitas kerjanya melibatkan duduk di depan meja atau mengemudi dalam waktu lama, dokter menyarankan untuk membeli bantalan cincin khusus untuk tempat duduk.
- Kenakan pakaian dalam yang lembut. Mengenakan celana dalam yang terbuat dari bahan sintetis kasar tidak diperbolehkan. Dan wanita dilarang memakai celana dalam.
- Cuci perineum dengan air dan sabun bayi 2 kali sehari.
- Gunakan hanya tisu toilet yang lembut (jika memungkinkan, disarankan untuk mencuci dengan air dingin setiap habis buang air besar).
Untuk pengobatan wasir yang efektif, saran pembaca kami lurus.
Obat alami ini dengan cepat mengurangi rasa sakit dan gatal, mempercepat penyembuhan fisura anus dan wasir.
Obat tersebut hanya mengandung bahan alami dengan efektivitas maksimal. Produk tidak memiliki kontraindikasi, efektivitas dan keamanan obat telah dibuktikan oleh studi klinis di Research Institute of Proctology.
Kemungkinan komplikasi pasca operasi
Pengangkatan wasir bisa berhasil, namun karena pelanggaran aturan rehabilitasi oleh pasien, terkadang timbul komplikasi:
- Munculnya nanah. Masalah yang paling umum adalah ketidakpatuhan terhadap peraturan kebersihan. Jika Anda tidak mulai mengobati bisul yang diakibatkannya tepat waktu, maka di masa depan hal ini akan menyebabkan phlegmon atau pembentukan fistula rektal.
- Munculnya pendarahan. Komplikasi tersebut disebabkan oleh cedera pada area anus dan rektum yang belum sembuh dengan feses atau akibat ketegangan yang parah pada otot-otot perineum. Pendarahan mungkin kecil atau banyak (jika pembuluh darah besar rusak). Untuk pengobatan, spons hemostatik digunakan dan, jika perlu, suntikan agen hemostatik diberikan.
Dalam kebanyakan kasus, fenomena ini dapat dihindari dengan mengikuti rekomendasi medis.
Tanda-tanda komplikasi
Penyimpangan penyembuhan pasca operasi dapat dicurigai berdasarkan tanda-tanda berikut:
- Sakit parah yang berkepanjangan. Durasi normal nyeri parah tidak boleh lebih dari 2-3 hari, pada sebagian besar pasien yang dioperasi, nyeri menjadi cukup dapat ditoleransi dalam satu hari setelah operasi.
- Demam. Pada hari pertama, sedikit kenaikan suhu subfebrile mungkin terjadi, tetapi jika hipertermia berlangsung selama beberapa hari, maka ini adalah tanda proses inflamasi.
- Munculnya cairan bernanah dari anus (terjadi bersama feses saat buang air besar).
- Munculnya noda darah pada linen. Sedikit darah pada tinja diperbolehkan, namun jika pendarahannya banyak dan terjadi tidak hanya saat ke toilet, tapi juga saat istirahat, maka ini pertanda berbahaya.
Akibat yang menyertai wasir yang dioperasi selalu berbahaya dan memerlukan penanganan segera. Jika Anda mengabaikan tanda-tanda yang muncul, kondisi yang mengancam jiwa bisa saja berkembang di kemudian hari.
Dokter bedah dapat melakukan operasi dan mengangkat wasir, namun pemulihan lebih lanjut tidak hanya bergantung pada dokter, tetapi juga pasien. Jika pasien secara ketat mengikuti rekomendasi medis mengenai nutrisi, kebersihan dan aktivitas fisik selama rehabilitasi, maka prognosisnya baik. Selama masa penyembuhan bekas luka pasca operasi, risiko komplikasi minimal dan penyakit hampir tidak kambuh.
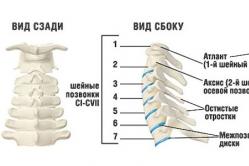
Periode pasca operasi SAYA
Periode pasca operasi
Gangguan pada mekanisme sentral pengaturan pernafasan, yang biasanya timbul akibat depresi pusat pernafasan akibat pengaruh obat bius dan obat-obatan yang digunakan selama pembedahan, dapat menyebabkan gangguan pernafasan akut di daerah sekitarnya. Dasar terapi intensif gangguan pernafasan akut yang berasal dari pusat adalah ventilasi paru buatan (ALV), yang metode dan pilihannya bergantung pada sifat dan tingkat keparahan gangguan pernafasan. Gangguan pada mekanisme perifer regulasi pernafasan, lebih sering dikaitkan dengan sisa relaksasi otot atau rekuarisasi, dapat menyebabkan gangguan pertukaran gas langka dan henti jantung. Selain itu, gangguan ini mungkin terjadi pada pasien dengan miastenia gravis, miopati, dan gangguan pernapasan perifer lainnya.Ini terdiri dari mempertahankan pertukaran gas dengan ventilasi masker atau intubasi trakea berulang dan transfer ke ventilasi mekanis sampai tonus otot pulih sepenuhnya dan pernapasan spontan yang memadai. Gangguan pernafasan yang parah dapat disebabkan oleh atelektasis paru, pneumonia, dan emboli paru. Ketika tanda-tanda klinis atelektasis muncul dan diagnosis dipastikan dengan sinar-X, pertama-tama perlu untuk menghilangkan penyebab atelektasis. Dengan atelektasis kompresi, hal ini dicapai dengan mengeringkan rongga pleura untuk menciptakan ruang hampa. Untuk atelektasis obstruktif, bronkoskopi terapeutik dilakukan dengan sanitasi pohon trakeobronkial. Jika perlu, pasien dipindahkan ke ventilasi mekanis. Kompleks tindakan terapeutik mencakup penggunaan bronkodilator bentuk aerosol, perkusi dan getaran dada, postural. Salah satu masalah serius dalam perawatan intensif pasien gagal napas adalah kebutuhan akan ventilasi mekanis. Pedoman untuk mengatasi masalah ini adalah laju pernapasan lebih dari 35 per 1 menit, Tes Stange kurang dari 15 Dengan, pO 2 di bawah 60 mm rt. st. meskipun menghirup campuran oksigen 50%, oksigen hemoglobin kurang dari 70%, pCO 2 di bawah 30 mm rt. st. . kapasitas vital paru-paru kurang dari 40-50%. Kriteria penentu penggunaan ventilasi mekanis dalam pengobatan gagal napas adalah peningkatan gagal napas dan kurangnya efektivitas terapi. Di awal P.p. .
gangguan hemodinamik akut dapat disebabkan oleh gagal volemik, vaskular atau jantung. Penyebab hipovolemia pasca operasi bervariasi, namun yang utama adalah penyebab yang tidak pulih selama operasi atau penyebab internal atau eksternal yang sedang berlangsung. Penilaian paling akurat terhadap keadaan hemodinamik diberikan dengan membandingkan tekanan vena sentral (CVP) dengan denyut nadi dan pencegahan hipovolemia pasca operasi adalah kompensasi penuh atas kehilangan darah dan volume darah yang bersirkulasi (CBV), pereda nyeri yang memadai selama operasi, dan intervensi bedah yang hati-hati. , memastikan pertukaran gas yang memadai dan koreksi gangguan metabolisme baik selama operasi dan pada tahap awal P. p Tempat utama dalam terapi intensif untuk hipovolemia ditempati oleh terapi yang bertujuan untuk mengisi kembali volume cairan yang bersirkulasi. Insufisiensi vaskular berkembang sebagai akibat dari syok toksik, neurogenik, toksik-septik, atau alergi. Dalam kondisi modern, kasus syok anafilaksis dan septik menjadi lebih sering terjadi pada P. untuk syok anafilaksis (syok anafilaksis) terdiri dari intubasi dan ventilasi mekanis, penggunaan adrenalin, glukokortikoid, suplemen kalsium, dan antihistamin. Gagal jantung
merupakan konsekuensi dari penyebab jantung (angina, pembedahan) dan ekstrakardiak (miokardial toksikoseptik). Terapinya ditujukan untuk menghilangkan faktor patogenetik dan mencakup penggunaan agen kardiotonik, litik koroner, antikoagulan, stimulasi jantung denyut listrik, dan bantuan bypass kardiopulmoner. Jika terjadi serangan jantung, resusitasi jantung paru digunakan. Perjalanan P. p. sampai batas tertentu tergantung pada sifat intervensi bedah, komplikasi intraoperatif yang ada, adanya penyakit penyerta, dan usia pasien. Dengan perjalanan yang menguntungkan, P. p. dalam 2-3 hari pertama dapat meningkat hingga 38°, dan perbedaan antara suhu sore dan pagi hari tidak melebihi 0,5-0,6°. Rasa sakit secara bertahap mereda pada hari ke-3. Denyut nadi dalam 2-3 hari pertama tetap pada kisaran 80-90 denyut per 1 menit, CVP dan tekanan darah berada pada tingkat nilai sebelum operasi, hari berikutnya setelah operasi, hanya sedikit peningkatan ritme sinus yang dicatat. Setelah operasi dengan anestesi endotrakeal, keesokan harinya pasien batuk sedikit dahak berlendir, pernafasan tetap vesikular, dan terdengar suara kering tunggal, menghilang setelah batuk dahak. kulit dan selaput lendir yang terlihat tidak mengalami perubahan apapun dibandingkan warna sebelum operasi. tetap lembab dan mungkin tertutup lapisan keputihan. sesuai dengan 40-50 ml/jam, tidak ada perubahan patologis pada urin. Setelah operasi pada organ perut, rongga perut tetap simetris, bising usus terdengar lamban pada hari ke 1-3. Sedang diperbolehkan pada hari ke 3-4 P. p. setelah stimulasi, pembersihan. Revisi pasca operasi pertama dilakukan keesokan harinya setelah operasi. Dalam hal ini, tepi luka tidak hiperemik, tidak bengkak, jahitan tidak memotong kulit, dan luka tetap moderat pada palpasi. dan hematokrit (bila tidak terjadi perdarahan selama operasi) tetap pada nilai semula. Pada hari ke 1-3, leukositosis sedang dengan sedikit pergeseran formula ke kiri, peningkatan relatif pada ESR dapat diamati. Dalam 1-3 hari pertama, sedikit hiperglikemia diamati, namun gula dalam urin tidak terdeteksi. Sedikit penurunan tingkat rasio albumin-globulin mungkin terjadi. Pada orang lanjut usia dan pikun, P. dini ditandai dengan tidak adanya peningkatan suhu tubuh; lebih terasa dan fluktuasi tekanan darah, sedang (sampai 20 V
1 menit) dan dahak dalam jumlah besar pada hari-hari pertama pasca operasi, saluran lembek. luka sembuh lebih lambat, sering terjadi eventrasi dan komplikasi lainnya. Mungkin. Karena kecenderungan untuk mengurangi waktu yang dihabiskan pasien di rumah sakit, seorang ahli bedah rawat jalan harus mengamati dan merawat beberapa kelompok pasien mulai hari ke 3-6 setelah operasi. Bagi ahli bedah umum rawat jalan, yang terpenting adalah komplikasi utama P. p., yang dapat terjadi setelah operasi pada organ perut dan dada. Ada banyak faktor risiko yang menyebabkan terjadinya komplikasi pasca operasi: penyakit penyerta, durasi operasi yang lama, dll. Selama pemeriksaan pasien rawat jalan dan pada periode pra operasi di rumah sakit, faktor-faktor ini harus diperhitungkan dan terapi korektif yang tepat harus dilakukan. Dengan berbagai komplikasi pasca operasi, tanda-tanda berikut dapat diidentifikasi yang harus mengingatkan dokter ketika menilai perjalanan P. p. Peningkatan suhu tubuh dari hari ke 3-4 atau 6-7, serta suhu tinggi (hingga 39° ke atas ) dari hari pertama setelah operasi menunjukkan perjalanan P. p. sibuk dari hari ke 7-12 menunjukkan komplikasi purulen yang parah. Tanda adanya masalah adalah rasa sakit di area operasi, yang tidak mereda pada hari ke-3, tetapi mulai meningkat. Sakit parah sejak hari pertama P. p. juga harus mengingatkan dokter. Alasan intensifikasi atau berlanjutnya nyeri di area bedah bervariasi: dari nanah superfisial hingga bencana intra-abdomen. Takikardia parah sejak jam pertama P. p. atau kemunculannya yang tiba-tiba pada hari ke 3-8 menunjukkan komplikasi yang berkembang. Penurunan tekanan darah secara tiba-tiba dan sekaligus peningkatan atau penurunan tekanan vena sentral merupakan tanda komplikasi pasca operasi yang parah. Dalam banyak komplikasi, EKG menunjukkan perubahan karakteristik: tanda-tanda kelebihan beban pada ventrikel kiri atau kanan, berbagai aritmia. Penyebab gangguan hemodinamik bermacam-macam: penyakit jantung, pendarahan, dll. Kemunculan sesak nafas selalu mengkhawatirkan terutama pada hari ke 3-6 P. p. Penyebab sesak nafas pada P. p. bisa berupa pneumonia, syok septik, empiema pleura, edema paru, dll. Dokter harus diwaspadai oleh sesak napas tiba-tiba tanpa motivasi, yang merupakan ciri khas tromboemboli arteri pulmonalis. Sianosis, pucat, kulit marmer, ungu, bintik biru merupakan tanda komplikasi pasca operasi. Munculnya warna kuning pada kulit sering kali mengindikasikan komplikasi bernanah yang parah dan berkembangnya gagal hati. Oligoanuria menunjukkan situasi pasca operasi yang parah - gagal ginjal. Penurunan hemoglobin dan hematokrit merupakan akibat dari kehilangan darah akibat pembedahan atau perdarahan pasca operasi. Penurunan hemoglobin dan jumlah sel darah merah yang lambat menunjukkan penghambatan eritropoiesis yang berasal dari racun. , limfopenia atau munculnya kembali leukositosis setelah normalisasi jumlah darah merupakan karakteristik komplikasi yang bersifat inflamasi. Sejumlah parameter biokimia darah dapat mengindikasikan komplikasi bedah. Jadi, peningkatan kadar darah dan urin diamati pada pankreatitis pasca operasi (tetapi juga mungkin terjadi pada penyakit gondongan, serta obstruksi usus yang tinggi); transaminase - dengan eksaserbasi hepatitis, infark miokard, hati; bilirubin dalam darah - dengan hepatitis, penyakit kuning obstruktif, pylephlebitis; urea dan kreatinin dalam darah - dengan perkembangan gagal ginjal akut. Komplikasi utama pada periode pasca operasi. Supurasi pada luka bedah paling sering disebabkan oleh flora aerobik, namun seringkali agen penyebabnya adalah anaerobik non-clostridial. Komplikasi biasanya muncul pada hari ke 5-8 P. p., dapat terjadi setelah keluar dari rumah sakit, namun perkembangan nanah yang cepat juga mungkin terjadi pada hari ke 2-3. Ketika luka operasi bernanah, suhu tubuh biasanya naik lagi dan biasanya bersifat serupa. Leukositosis sedang dicatat, dengan flora non-klostridial anaerobik - limfopenia parah, granularitas toksik neutrofil. Diuresis biasanya tidak terganggu. Tanda lokal luka bernanah adalah pembengkakan pada area jahitan, kulit, dan nyeri hebat pada palpasi. Namun, jika nanah terlokalisasi di bawah aponeurosis dan belum menyebar ke jaringan subkutan, tanda-tanda ini, kecuali nyeri pada palpasi, mungkin tidak ada. Pada pasien lanjut usia dan pikun, tanda-tanda nanah umum dan lokal sering kali terhapus, dan prevalensi prosesnya bisa sangat besar. Perawatan terdiri dari olesan tepi luka, sanitasi dan drainase, serta balut dengan antiseptik. Ketika granulasi muncul, salep diresepkan dan jahitan sekunder diterapkan. Setelah eksisi hati-hati pada jaringan purulen-nekrotik, penjahitan dengan drainase dan pencucian luka lebih lanjut dengan berbagai antiseptik dengan aspirasi aktif yang konstan dapat dilakukan. Untuk luka yang luas, bedah nekrektomi (lengkap atau sebagian) dilengkapi dengan perawatan laser, sinar-X atau ultrasound pada permukaan luka, diikuti dengan penggunaan pembalut aseptik dan penerapan jahitan sekunder. Jika nanah pada luka pasca operasi terdeteksi ketika pasien mengunjungi dokter bedah di klinik, maka dengan nanah superfisial di jaringan subkutan, pengobatan rawat jalan dapat dilakukan. Jika dicurigai adanya nanah pada jaringan yang lebih dalam, rawat inap di bagian yang bernanah diperlukan, karena dalam kasus ini, diperlukan pembedahan yang lebih kompleks. Saat ini, bahaya infeksi klostridial dan non-klostridial (lihat Infeksi anaerobik), yang mungkin menunjukkan tanda-tanda syok, suhu tubuh tinggi, hemolisis, dan peningkatan krepitus subkutan, menjadi semakin penting pada P. Jika ada kecurigaan terhadap infeksi anaerobik, rawat inap segera diindikasikan. Di rumah sakit, luka segera dibuka lebar-lebar, jaringan yang tidak dapat hidup dipotong, terapi antibiotik intensif dimulai (penisilin - hingga 40.000.000 atau lebih per hari secara intravena, metronidazol - 1 G per hari, klindamisin intramuskular 300-600 mg setiap 6-8 H), melakukan seroterapi, melakukan oksigenasi hiperbarik (Oksigenasi hiperbarik). Karena hemostasis yang tidak memadai selama operasi atau alasan lain, hematoma dapat terjadi di bawah kulit, di bawah aponeurosis, atau di intermuskular. Hematoma dalam di jaringan retroperitoneal, panggul, dan area lainnya juga mungkin terjadi. Dalam hal ini, pasien terganggu oleh rasa sakit di area operasi, setelah pemeriksaan terlihat pembengkakan, dan setelah 2-3 hari - di kulit di sekitar luka. Hematoma kecil mungkin tidak terlihat secara klinis. Ketika hematoma muncul, luka dibuka, isinya dievakuasi, hemostasis dilakukan, rongga luka dirawat dengan larutan antiseptik dan luka dijahit dengan segala cara untuk mencegah kemungkinan nanah berikutnya. Terapi psikosis terdiri dari pengobatan penyakit yang mendasarinya yang dikombinasikan dengan penggunaan antipsikotik (lihat Antipsikotik),
antidepresan (Antidepresan) dan obat penenang (Tranquilizer). hampir selalu menguntungkan, tetapi memburuk ketika keadaan pingsan digantikan oleh sindrom menengah. Tromboflebitis paling sering terjadi pada sistem vena superfisial yang digunakan selama atau setelah operasi untuk terapi infus. Biasanya, vena superfisial pada ekstremitas atas tidak berbahaya dan dihentikan setelah perawatan lokal, termasuk imobilisasi anggota tubuh, penggunaan kompres, salep heparin, dll. Tromboflebitis superfisial pada ekstremitas bawah dapat menyebabkan flebitis dalam dengan ancaman tromboemboli arteri pulmonalis. Oleh karena itu, pada periode pra operasi perlu memperhitungkan data koagulogram dan faktor-faktor seperti riwayat tromboflebitis, komplikasi, gangguan metabolisme lipid, penyakit pembuluh darah, dan ekstremitas bawah. Dalam kasus ini, anggota badan dibalut dan tindakan diambil untuk memerangi anemia, hipoproteinemia dan hipovolemia, serta menormalkan sirkulasi arteri dan vena. Untuk mencegah pembentukan trombus di P. p., bersamaan dengan pemulihan homeostasis yang memadai pada pasien dengan faktor risiko, disarankan untuk meresepkan tindakan langsung dan tidak langsung. Salah satu kemungkinan komplikasi P. p adalah arteri pulmonalis. Tromboemboli arteri pulmonal (emboli paru) lebih sering terjadi, emboli lemak dan udara lebih jarang terjadi.
Jumlah perawatan intensif untuk emboli paru tergantung pada sifat komplikasinya. Dalam bentuk fulminan, tindakan resusitasi diperlukan (trakea, ventilasi mekanis, tertutup). Dalam kondisi yang sesuai, dimungkinkan untuk melakukan tromboembolektomi darurat dengan pemijatan wajib pada kedua paru-paru atau embolektomi kateterisasi diikuti dengan terapi antikoagulan dengan latar belakang ventilasi mekanis. Dengan emboli parsial cabang arteri pulmonalis dengan gambaran klinis yang berkembang secara bertahap, terapi fibrinolitik dan antikoagulan diindikasikan. Gambaran klinis peritonitis pasca operasi beragam: sakit perut, takikardia, masalah saluran cerna yang tidak dapat dikendalikan dengan tindakan konservatif, perubahan jumlah darah. Hasil pengobatan sepenuhnya bergantung pada diagnosis tepat waktu. Relaparotomi dilakukan, sumber peritonitis dihilangkan, rongga perut dibersihkan, drainase yang memadai, dan intubasi nasointestinal dilakukan. Eventrasi, sebagai suatu peraturan, merupakan akibat dari komplikasi lain - paresis pada saluran pencernaan, peritonitis, dll. Pneumonia pasca operasi dapat terjadi setelah operasi parah pada organ perut, terutama pada orang lanjut usia dan pikun. Untuk mencegahnya, inhalasi, bekam, latihan pernapasan, dll ditentukan. Pleura pasca operasi dapat berkembang tidak hanya setelah operasi pada paru-paru dan mediastinum, tetapi juga setelah operasi pada organ perut. Dada memainkan peran utama dalam diagnosis. Manajemen rawat jalan pasien setelah operasi bedah saraf. Pasien setelah operasi bedah saraf biasanya memerlukan observasi dan pengobatan rawat jalan jangka panjang untuk tujuan rehabilitasi psikologis, sosial dan pekerjaan. Setelah operasi untuk cedera otak traumatis (cedera otak traumatis), gangguan fungsi otak seluruhnya atau sebagian mungkin terjadi. Namun, pada beberapa pasien dengan arachnoiditis traumatis dan arachnoensefalitis, hidrosefalus, epilepsi, berbagai sindrom psikoorganik dan vegetatif, perkembangan adhesi sikatrik dan proses atrofi, gangguan dinamika hemo dan cairan serebrospinal, reaksi inflamasi, dan kegagalan kekebalan diamati. Setelah pengangkatan hematoma intrakranial, higroma, area brain crush, dll. terapi antikonvulsan dilakukan di bawah kendali elektroensefalografi (Electroencephalography). Untuk mencegah serangan epilepsi yang berkembang setelah cedera otak traumatis parah pada sekitar 1/3 pasien, obat yang mengandung fenobarbital (pagluferal = 1, 2, 3, gluferal, dll.) diresepkan selama 1-2 tahun. Untuk serangan epilepsi yang muncul akibat cedera otak traumatis, terapi dipilih secara individual, dengan mempertimbangkan sifat dan frekuensi serangan epilepsi, dinamikanya, usia dan kondisi umum pasien. Berbagai kombinasi barbiturat, obat penenang, nootropik, antikonvulsan dan obat penenang digunakan. Untuk mengkompensasi gangguan fungsi otak dan mempercepat pemulihan, obat vasoaktif (Cavinton, Sermion, Stugeron, Teonicol, dll.) dan nootropic (piracetam, encephabol, aminalon, dll.) digunakan dalam kursus dua bulan bergantian (dengan interval 1- 2 bulan) selama 2-3 tahun. Dianjurkan untuk melengkapi terapi dasar ini dengan agen yang mempengaruhi metabolisme jaringan: asam amino (serebrolisin, asam glutamat, dll.), stimulan biogenik (lidah buaya, dll.), enzim (lidase, lekozim, dll.). Menurut indikasi, berbagai sindrom serebral dirawat secara rawat jalan - hipertensi intrakranial (hipertensi intrakranial), hipotensi intrakranial (lihat Tekanan intrakranial), cephalgic, vestibular (lihat Kompleks gejala vestibular), asthenic (lihat Sindrom asthenic), hipotalamus (lihat Hipotalamus (Sindrom hipotalamus)), dll., serta yang fokal - piramidal (lihat Kelumpuhan), otak kecil, subkortikal, dll. Dalam kasus gangguan mental, observasi oleh psikiater adalah wajib. Setelah perawatan bedah adenoma hipofisis (lihat Adenoma hipofisis), pasien harus diawasi bersama dengan ahli bedah saraf, ahli saraf dan dokter mata, karena setelah operasi sering berkembang (hipotiroidisme, insipidus, dll.), yang memerlukan terapi penggantian hormon. Setelah pengangkatan adenoma hipofisis prolaktotropik transnasosphenoidal atau transkranial dan peningkatan konsentrasi prolaktin pada pria, aktivitas seksual menurun, hipogonadisme berkembang, dan pada wanita, infertilitas dan laktorea. 3-5 bulan setelah pengobatan dengan Parlodel, pasien dapat pulih sepenuhnya dan mengalami gejala (selama Parlodel tidak digunakan). Ketika panhipopituitarisme berkembang di P., terapi penggantian dilakukan terus menerus selama bertahun-tahun, karena menghentikannya dapat menyebabkan penurunan tajam kondisi pasien dan bahkan kematian. Dengan hipokortisolisme, ACTH diresepkan, dengan hipotiroidisme, digunakan. Untuk diabetes insipidus, penggunaan adiurekrin wajib dilakukan. Terapi pengganti untuk hipogonadisme tidak selalu digunakan; dalam hal ini, konsultasi dengan dokter bedah saraf diperlukan. Setelah keluar dari rumah sakit, pasien yang dioperasi karena tumor jinak ekstraserebral (meningioma, neuroma) diberi resep terapi yang membantu mempercepat normalisasi fungsi otak (vasoaktif, metabolik, sediaan vitamin, terapi olahraga). Untuk mencegah kemungkinan serangan epilepsi, antikonvulsan dosis kecil diganti untuk waktu yang lama (biasanya). Untuk mengatasi sindrom hipertensi intrakranial yang sering menetap setelah operasi (terutama pada saraf optik kongestif parah), digunakan obat dehidrasi (furosemide, diacarb, dll.), dianjurkan penggunaannya 2-3 kali seminggu selama beberapa bulan. Dengan keterlibatan terapis wicara, psikiater, dan spesialis lainnya, pengobatan yang ditargetkan dilakukan untuk menghilangkan defisit dan memperbaiki fungsi otak tertentu (bicara, penglihatan, pendengaran, dll.). Untuk tumor intraserebral, dengan mempertimbangkan tingkat keganasannya dan luasnya intervensi bedah, pengobatan rawat jalan sesuai indikasi individu mencakup program terapi radiasi, hormonal, kekebalan tubuh dan obat-obatan lain dalam berbagai kombinasi. Dalam penatalaksanaan rawat jalan pasien yang telah menjalani operasi transkranial dan endonasal untuk arteri, aneurisma arteriovenosa, dan malformasi vaskular otak lainnya, perhatian khusus diberikan pada pencegahan dan pengobatan lesi otak iskemik. Obat yang diresepkan yang menormalkan pembuluh darah otak (aminofilin, no-spa, papaverine, dll.), mikrosirkulasi (trental, complamin, khotbah, cavinton), otak (piracetam, encephabol, dll.). Terapi serupa diindikasikan ketika menerapkan anastomosis ekstra-intrakranial. Dalam kasus kesiapan epilepsi yang parah, menurut data klinis dan hasil elektroensefalografi, terapi antikonvulsan preventif diberikan. Pasien yang telah menjalani operasi stereotaktik untuk parkinsonisme sering kali juga diberi resep terapi neurotransmitter jangka panjang (levodopa, nacom, madopar, dll.), serta obat antikolinergik (siklodol dan analognya, tropacin, dll.). Setelah operasi pada sumsum tulang belakang, perawatan jangka panjang, seringkali bertahun-tahun, dilakukan, dengan mempertimbangkan sifat, tingkat dan tingkat keparahan lesi, radikalitas intervensi bedah dan sindrom klinis utama. Diresepkan untuk meningkatkan sirkulasi darah, metabolisme dan trofisme sumsum tulang belakang. Dalam kasus kerusakan parah pada substansi sumsum tulang belakang dan pembengkakan yang terus-menerus, inhibitor proteolisis (contrical, gordox, dll.) dan agen dehidrasi digunakan (). Memperhatikan pencegahan dan pengobatan gangguan trofik terutama luka baring (bedsores). Mengingat tingginya insiden sepsis kronis pada cedera tulang belakang yang parah, pasien mungkin memerlukan terapi antibakteri dan antiseptik pada pasien rawat jalan. Banyak pasien yang telah menjalani operasi sumsum tulang belakang memerlukan koreksi disfungsi organ panggul. Kateterisasi kandung kemih atau kateterisasi permanen, serta sistem pasang surut sering digunakan dalam jangka waktu yang lama. Penting untuk secara ketat mengamati langkah-langkah untuk mencegah berjangkitnya infeksi saluran kemih (membersihkan alat kelamin secara menyeluruh, mencuci saluran kemih dengan larutan furatsilin, dll.). Dengan berkembangnya uretritis, sistitis, pielitis, pielonefritis, antibiotik dan antiseptik (turunan nitrofuran dan naphthyridine) diresepkan. Dengan para- dan tetraparesis spastik dan plegia, obat antispastik (baclofen, mydocalm, dll.) digunakan, dengan paresis dan kelumpuhan lembek, obat antikolinesterase digunakan, serta terapi olahraga dan pijat. Setelah operasi untuk cedera tulang belakang, fisioterapi dan balneoterapi umum, segmental dan lokal banyak digunakan. Stimulasi listrik transkutan (termasuk penggunaan elektroda yang ditanamkan), yang membantu mempercepat proses reparatif dan memulihkan konduksi sumsum tulang belakang, telah berhasil digunakan. Setelah operasi pada saraf dan pleksus tulang belakang dan kranial (penjahitan, dll.) secara rawat jalan, perawatan rehabilitasi berbulan-bulan atau bertahun-tahun dilakukan, sebaiknya di bawah kendali pencitraan termal. Dalam berbagai kombinasi, obat digunakan untuk memperbaiki (prozerin, galantamine, oxazil, dibazol, dll.) dan trofisme saraf tepi yang rusak (kelompok B, E, aloe, FiBS, vitreous, agen anabolik, dll.). Untuk proses bekas luka yang parah, lidase, dll digunakan.Berbagai pilihan untuk stimulasi listrik, fisik dan balneoterapi, terapi olahraga, pijat, serta rehabilitasi kerja dini banyak digunakan. Manajemen pasien rawat jalan setelah operasi mata harus memastikan kesinambungan pengobatan sesuai dengan rekomendasi ahli bedah. Pasien mengunjungi dokter mata untuk pertama kalinya pada minggu pertama setelah keluar dari rumah sakit. Taktik terapeutik pada pasien yang telah menjalani operasi pelengkap mata, setelah melepas jahitan pada kulit kelopak mata dan konjungtiva, adalah dengan memantau luka operasi. Setelah operasi perut pada bola mata, pasien diamati secara aktif, mis. menjadwalkan pemeriksaan lanjutan dan memantau pelaksanaan prosedur pengobatan yang benar. Setelah operasi antiglaukoma dengan efek fistulosing dan bantalan filtrasi yang jelas pada P. p. awal, dalam kondisi rawat jalan, Sindrom Kamar Anterior Dangkal dapat berkembang
dengan hipotoni akibat pelepasan cilichoroidal, didiagnosis dengan pencahayaan oftalmik atau ekografi ultrasonografi, jika terdapat perubahan signifikan pada media optik mata atau sangat sempit yang tidak dapat melebar. Dalam hal ini, pelepasan cilichoroidal disertai dengan iridosiklitis yang lamban, yang dapat menyebabkan pembentukan sinekia posterior, blokade fistula operasi internal oleh akar iris atau proses badan siliaris dengan peningkatan sekunder tekanan intraokular. dapat menyebabkan perkembangan katarak atau pembengkakan. Dalam hal ini, taktik pengobatan dalam rawat jalan harus ditujukan untuk mengurangi filtrasi subkonjungtiva dengan menerapkan perban bertekanan pada pasien yang dioperasi dengan menempatkan kapas tebal pada kelopak mata atas dan mengobati Iridocyclitis a. Sindrom bilik mata depan dangkal dapat berkembang setelah ekstraksi katarak intrakapsular, disertai dengan peningkatan tekanan intraokular akibat sulitnya memindahkan kelembapan dari bilik mata belakang ke bilik mata depan. Taktik dokter mata rawat jalan harus ditujukan, di satu sisi, untuk mengurangi produksi cairan intraokular (diacarb, larutan gliserol 50%), di sisi lain, untuk menghilangkan blok iridovitreal dengan meresepkan midriatik atau iridektomi perifer laser. Kurangnya efek positif dalam pengobatan sindrom bilik anterior kecil dengan hipotensi dan hipertensi merupakan indikasi rawat inap. Taktik penatalaksanaan pasien dengan aphakia setelah ekstraksi katarak ekstrakapsular dan pasien dengan pseudophakia intrakapsular adalah sama (tidak seperti pseudophakia pupil). Jika diindikasikan (), midriasis maksimum dapat dicapai tanpa risiko dislokasi dan dislokasi lensa buatan dari kantong kapsuler. Setelah ekstraksi katarak, disarankan untuk tidak melepas jahitan supramidal selama 3 bulan. Selama waktu ini, permukaan operasi yang halus terbentuk, pembengkakan jaringan hilang, berkurang atau hilang sama sekali. Yang terus menerus tidak dihilangkan; ia akan hilang dalam beberapa tahun. Jahitan terputus, jika ujungnya tidak terselip, dilepas setelah 3 bulan. Indikasi pelepasan jahitan adalah adanya astigmatisme 2.5-3.0 dioptri dan banyak lagi. Setelah jahitan dilepas, pasien diberi resep larutan natrium sulfasil 20% yang ditanamkan ke mata 3 kali sehari atau obat lain tergantung toleransi selama 2-3 hari. Jahitan terus menerus setelah keratoplasti tembus tidak dilepas dari 3 bulan hingga 1 tahun. Setelah keratoplasti tembus, pengobatan jangka panjang yang ditentukan oleh ahli bedah dipantau oleh dokter mata rawat jalan. Di antara komplikasi P. jangka panjang, proses cangkok atau infeksi dapat terjadi, paling sering infeksi virus herpes, yang disertai dengan edema cangkok, iridosiklitis, dan neovaskularisasi. Pemeriksaan pasien pasca operasi ablasi retina dilakukan secara rawat jalan setelah 2 minggu, 3 bulan, 6 bulan, 1 tahun dan bila muncul keluhan fotopsia atau gangguan penglihatan. Jika ablasi retina berulang, pasien dirujuk. Taktik yang sama dalam manajemen pasien diikuti setelah vitreektomi untuk hemofthalmos. Pasien yang telah menjalani operasi ablasi retina dan vitreektomi harus diperingatkan untuk mengikuti aturan khusus yang tidak termasuk memiringkan kepala rendah dan mengangkat beban berat; Pilek yang disertai batuk dan sesak napas akut, misalnya, sebaiknya dihindari. Setelah operasi pada bola mata, semua pasien harus mengikuti diet yang tidak menyertakan makanan pedas, gorengan, asin, dan minuman beralkohol. Manajemen rawat jalan pasien setelah operasi perut. Setelah operasi pada organ perut, P. p. mungkin diperumit oleh pembentukan fistula pada saluran pencernaan. untuk pasien dengan fistula yang terbentuk secara buatan atau alami merupakan bagian integral dari pengobatan mereka. Fistula lambung dan kerongkongan ditandai dengan pelepasan massa makanan, air liur dan jus lambung; untuk fistula usus kecil - chyme usus cair atau pucat, tergantung pada tingkat lokasi fistula (usus kecil tinggi atau rendah). Keluarnya cairan dari fistula kolon - . Dari fistula rektal, mukopurulen dilepaskan, dari fistula kandung empedu atau saluran empedu - empedu, dari fistula pankreas - pankreas transparan ringan. Jumlah keluarnya cairan dari fistula bervariasi tergantung pada sifat makanan, waktu dan alasan lainnya, mencapai 1,5 aku dan banyak lagi. Pada fistula eksternal yang sudah berlangsung lama, cairan yang keluar akan membuat kulit menjadi maserasi. Observasi pasien dengan fistula saluran cerna meliputi penilaian kondisi umum (perilaku yang memadai, dll). Penting untuk memantau warna kulit, munculnya perdarahan di atasnya dan selaput lendir (jika terjadi gagal hati), menentukan ukuran perut (jika terjadi obstruksi usus), hati, limpa, dan pelindung. reaksi otot-otot dinding perut anterior (dalam kasus peritonitis). Pada setiap pembalutan, kulit di sekitar fistula dibersihkan dengan kain kasa lembut, dicuci dengan air hangat dan sabun, dibilas hingga bersih dan dikeringkan dengan lembut menggunakan handuk lembut. Kemudian diolah dengan Vaseline steril, pasta Lassar atau emulsi synthomycin. Untuk mengisolasi kulit di area fistula, digunakan film perekat elastis berbahan dasar selulosa, bantalan lembut, tambalan, dan filter karbon aktif. Perangkat ini mencegah pelepasan gas dari kulit dan tidak terkendali dari fistula. Kondisi penting untuk perawatan adalah keluarnya cairan dari fistula untuk menghindari kontak keluarnya cairan dengan kulit, pakaian dalam dan sprei. Untuk tujuan ini, sejumlah alat digunakan untuk mengalirkan fistula dengan mengeluarkan cairan darinya (empedu, jus pankreas, urin ke dalam botol, feses ke dalam kantong kolostomi). Dari fistula bilier eksternal buatan, lebih dari 0,5 aku empedu, yang disaring melalui beberapa lapis kain kasa, diencerkan dengan cairan apa pun dan diberikan kepada pasien saat makan. Jika tidak, gangguan homeostasis yang parah mungkin terjadi. Saluran air yang dimasukkan ke dalam saluran empedu harus dicuci setiap hari (dengan saline atau furatsilin) agar tidak bertatahkan garam empedu. Setelah 3-6 bulan, saluran air ini harus diganti dengan pemantauan x-ray terhadap lokasinya di dalam saluran. Saat merawat fistula usus buatan (ileo- dan kolostomi) yang dibentuk untuk tujuan terapeutik, digunakan kantong kolostomi berperekat atau kantong kolostomi yang dipasang pada sabuk khusus. Pemilihan kantong kolostomi dilakukan secara individual, dengan mempertimbangkan sejumlah faktor (lokasi ileo atau kolostomi, diameternya, kondisi jaringan di sekitarnya). Pemberian enteral (tabung) penting untuk memenuhi kebutuhan tubuh pasien akan zat plastik dan energi. Ini dianggap sebagai salah satu jenis nutrisi buatan tambahan (bersama dengan parenteral), yang digunakan dalam kombinasi dengan jenis nutrisi terapeutik lainnya (lihat Nutrisi Tabung,
Nutrisi parenteral). Karena tersingkirnya beberapa bagian saluran pencernaan dari proses pencernaan, maka perlu diciptakan pola makan seimbang, yang mengasumsikan konsumsi rata-rata 80-100 untuk orang dewasa. G tupai, 80-100 G lemak, 400-500 G karbohidrat dan jumlah vitamin, makro dan mikro yang sesuai. Campuran enteral yang dikembangkan secara khusus (enpits), daging kaleng dan makanan nabati digunakan. Nutrisi enteral diberikan melalui selang nasogastrik, atau selang yang dimasukkan melalui gastrostomi atau jejunostomi. Untuk keperluan ini, gunakan tabung plastik lunak, karet atau silikon dengan diameter luar hingga 3-5 mm. Probe memiliki buah zaitun di ujungnya, yang memudahkan perjalanan dan pemasangannya di bagian awal jejunum. Nutrisi enteral juga dapat diberikan melalui selang yang dimasukkan sementara ke dalam lumen organ (lambung, usus halus) dan dikeluarkan setelah makan. Pemberian makanan melalui selang dapat dilakukan dengan metode fraksional atau tetes. Intensitas asupan campuran makanan harus ditentukan dengan mempertimbangkan kondisi pasien dan frekuensi buang air besar. Saat melakukan nutrisi enteral melalui fistula, untuk menghindari regurgitasi massa makanan, probe dimasukkan ke dalam lumen usus setidaknya 40-50 cm menggunakan obturator. Manajemen rawat jalan pasien setelah operasi ortopedi dan traumatologis harus dilakukan dengan mempertimbangkan penatalaksanaan pasien pasca operasi di rumah sakit dan bergantung pada sifat penyakit atau sistem muskuloskeletal yang dilakukan, pada metode dan karakteristik operasi yang dilakukan pada pasien tertentu. Keberhasilan penatalaksanaan pasien rawat jalan sepenuhnya bergantung pada kelangsungan proses pengobatan yang dimulai di rumah sakit. Setelah operasi ortopedi dan traumatologis, pasien dapat keluar dari rumah sakit tanpa imobilisasi eksternal, dalam berbagai jenis gips (lihat Teknik Plester), alat kompresi distraksi dapat dipasang pada anggota badan (alat kompresi distraksi), pasien dapat menggunakan berbagai macam produk ortopedi setelah operasi (perangkat selongsong ban, sol, penyangga lengkungan, dll.). Dalam banyak kasus, setelah operasi karena penyakit dan cedera pada ekstremitas bawah atau panggul, pasien menggunakan kruk. Secara rawat jalan, dokter yang merawat harus terus memantau kondisi bekas luka pasca operasi agar tidak melewatkan nanah yang dangkal atau dalam. Hal ini mungkin disebabkan oleh pembentukan hematoma lanjut karena fiksasi fragmen yang tidak stabil dengan struktur logam (lihat Osteosintesis), melonggarnya bagian-bagian endoprostesis ketika tidak terpasang dengan kuat di dalamnya (lihat Endoprostetik).
Penyebab nanah yang terlambat di area bekas luka pasca operasi juga dapat berupa penolakan allograft karena ketidakcocokan imunologis (lihat Cangkok tulang), endogen dengan kerusakan pada area bedah melalui jalur hematogen atau limfogen, fistula pengikat. Nanah yang terlambat dapat disertai dengan pendarahan arteri atau vena yang disebabkan oleh pencairan bernanah (arosi) pembuluh darah, serta luka tekan pada dinding pembuluh darah di bawah tekanan bagian struktur logam yang menonjol dari tulang selama osteosintesis perendaman atau a jarum rajut dari alat distraksi kompresi. Dengan nanah dan pendarahan yang terlambat, pasien memerlukan rawat inap darurat. Secara rawat jalan, pengobatan rehabilitasi yang dimulai di rumah sakit terus berlanjut, yang terdiri dari latihan fisioterapi untuk sendi yang bebas dari imobilisasi (lihat Latihan fisioterapi), gipsum dan senam ideomotor. Yang terakhir terdiri dari kontraksi dan relaksasi otot-otot anggota badan, diimobilisasi dengan gips, serta gerakan imajiner pada persendian yang diperbaiki dengan imobilisasi eksternal (ekstensi) untuk mencegah atrofi otot, meningkatkan sirkulasi darah dan proses regenerasi jaringan tulang di bidang bedah. Perawatan fisioterapi terus berlanjut, bertujuan untuk menstimulasi otot, meningkatkan mikrosirkulasi di area bedah, mencegah sindrom neurodistrofi, merangsang pembentukan kalus, dan mencegah kekakuan pada persendian. Kompleks pengobatan rehabilitatif dalam rawat jalan juga mencakup kegiatan yang bertujuan memulihkan gerakan anggota tubuh yang diperlukan untuk melayani diri sendiri dalam kehidupan sehari-hari (menaiki tangga, menggunakan angkutan umum), serta kemampuan umum dan profesional untuk bekerja. di P., p. biasanya tidak digunakan, kecuali hidrokinesiterapi, yang sangat efektif dalam memulihkan gerakan setelah operasi pada sendi. Setelah operasi tulang belakang (tanpa kerusakan pada sumsum tulang belakang), pasien sering menggunakan korset semi kaku atau kaku yang dapat dilepas. Oleh karena itu, dalam rawat jalan, perlu untuk memantau kebenaran penggunaan dan integritas korset. Selama tidur dan istirahat, pasien sebaiknya menggunakan tempat tidur yang keras. Pada pasien rawat jalan, kelas terapi fisik yang bertujuan untuk memperkuat otot punggung, pijat manual dan bawah air terus berlanjut. Pasien harus benar-benar mematuhi rejimen ortopedi yang ditentukan di rumah sakit, yang terdiri dari pembongkaran tulang belakang. Setelah operasi pada tulang tungkai dan panggul, dokter rawat jalan secara sistematis memantau kondisi pasien dan ketepatan waktu pelepasan gips, jika gips eksternal digunakan setelah operasi, melakukan area operasi setelahnya. melepas plester, dan segera mengatur perkembangan sendi yang terbebas dari imobilisasi. Penting juga untuk memantau kondisi struktur logam selama osteosintesis perendaman, terutama dengan penyisipan pin atau sekrup intramedullary atau transosseous, untuk mendeteksi kemungkinan migrasi secara tepat waktu, yang dideteksi dengan pemeriksaan sinar-X. Ketika struktur logam bermigrasi dengan ancaman perforasi kulit, pasien memerlukan rawat inap. Jika alat untuk osteosintesis transosseous eksternal digunakan, tugas dokter rawat jalan adalah memantau kondisi kulit di area pemasangan pin, secara teratur dan tepat waktu, dan memantau kestabilan pengikatan struktur alat. . Jika perlu, pengikatan tambahan dilakukan, masing-masing unit perangkat dikencangkan, dan jika proses inflamasi dimulai di area jari-jari, jaringan lunak disuntik dengan larutan antibiotik. Dengan nanah jaringan lunak yang dalam, pasien perlu dikirim ke rumah sakit untuk melepas pin di area nanah dan memasukkan pin baru ke area yang tidak terpengaruh, dan, jika perlu, memasang kembali perangkat. Ketika fragmen tulang telah terkonsolidasi sepenuhnya setelah patah tulang atau operasi ortopedi, alat tersebut dilepas pada pasien rawat jalan. Setelah operasi ortopedi dan traumatologis pada persendian, terapi fisik, hidrokinesiterapi, dan perawatan fisioterapi yang bertujuan memulihkan mobilitas dilakukan secara rawat jalan. Saat menggunakan osteosintesis transartikular untuk memperbaiki fragmen pada kasus fraktur intra-artikular, pin pengikat (atau pin), yang ujungnya biasanya terletak di atas kulit, dilepas. Manipulasi ini dilakukan dalam jangka waktu yang ditentukan oleh sifat kerusakan sendi. Setelah operasi pada sendi lutut, sinovitis sering diamati (lihat Bursa sinovial), dan oleh karena itu mungkin perlu untuk mengevakuasi cairan sinovial bersama-sama dan memberikan obat sesuai indikasi, termasuk. kortikosteroid. Ketika kontraktur sendi pasca operasi berkembang, bersama dengan pengobatan lokal, terapi umum diresepkan yang bertujuan untuk mencegah proses bekas luka, osifikasi para-artikular, normalisasi lingkungan intra-artikular, regenerasi tulang rawan hialin (suntikan vitreous, aloe, FiBS, lidase, rumalon, pemberian obat antiinflamasi nonsteroid secara oral - indometasin, brufen, voltaren, dll.). Setelah pelepasan plester imobilisasi, pembengkakan terus-menerus pada anggota tubuh yang dioperasi sering diamati sebagai akibat dari insufisiensi limfatik pasca-trauma atau pasca operasi. Untuk menghilangkan edema, mereka merekomendasikan pemijatan manual atau penggunaan pemijat pneumatik dengan berbagai desain, kompresi anggota badan dengan perban atau stocking elastis, dan perawatan fisioterapi yang bertujuan untuk meningkatkan aliran keluar vena dan sirkulasi getah bening. Manajemen rawat jalan pasien setelah operasi urologi ditentukan oleh karakteristik fungsional organ sistem genitourinari, sifat penyakit dan jenis operasi yang dilakukan. bagi banyak penyakit urologi, ini merupakan bagian integral dari pengobatan kompleks yang bertujuan mencegah kekambuhan penyakit dan rehabilitasi. Pada saat yang sama, kesinambungan pengobatan rawat inap dan rawat jalan juga penting. Untuk mencegah eksaserbasi proses inflamasi pada sistem genitourinari (pielonefritis, sistitis, prostatitis, epididymo-orchitis, uretritis), penggunaan obat antibakteri dan antiinflamasi secara terus menerus diindikasikan sesuai dengan sensitivitas mikroflora terhadapnya. Efektivitas pengobatan dipantau dengan pengujian rutin darah, urin, sekresi prostat, dan kultur ejakulasi. Jika infeksi resisten terhadap obat antibakteri, multivitamin dan imunostimulan nonspesifik digunakan untuk meningkatkan reaktivitas tubuh. Dalam kasus urolitiasis yang disebabkan oleh gangguan metabolisme garam atau proses inflamasi kronis, setelah pengangkatan batu dan pemulihan saluran urin, koreksi gangguan metabolisme diperlukan. Setelah operasi rekonstruksi pada saluran kemih (plasti segmen ureteropelvis, ureter, kandung kemih dan uretra), tugas utama periode pasca operasi segera dan jangka panjang adalah menciptakan kondisi yang menguntungkan untuk pembentukan anastomosis. Untuk tujuan ini, selain obat antibakteri dan antiinflamasi, agen yang mendorong pelunakan dan resorpsi jaringan parut (lidase) dan fisioterapi juga digunakan. Munculnya tanda-tanda klinis gangguan aliran urin setelah operasi rekonstruktif dapat mengindikasikan berkembangnya striktur di area anastomosis. Untuk mendeteksinya secara tepat waktu, diperlukan pemeriksaan lanjutan secara teratur, termasuk metode radiologi dan ultrasonografi sinar-X. Dengan sedikit penyempitan uretra, uretra dapat dilakukan dan serangkaian tindakan terapeutik di atas dapat ditentukan. Jika pasien mengalami gagal ginjal kronik (gagal ginjal) pada gagal ginjal lanjut, perlu dilakukan pemantauan perjalanan penyakit dan hasil pengobatan melalui pemeriksaan rutin parameter biokimia darah, koreksi obat hiperazotemia, dan gangguan air dan elektrolit. Setelah operasi paliatif dan memastikan aliran urin melalui drainase (nefrostomi, pielostomi, ureterostomi, sistostomi, kateter uretra), fungsinya perlu dipantau dengan cermat. Penggantian saluran pembuangan secara teratur dan pencucian organ yang dikeringkan dengan larutan antiseptik merupakan faktor penting dalam pencegahan komplikasi inflamasi pada sistem genitourinari. Manajemen rawat jalan pasien setelah operasi ginekologi dan obstetri ditentukan oleh sifat patologi ginekologi, volume operasi yang dilakukan, karakteristik perjalanan P. p. dan komplikasinya, dan penyakit ekstragenital yang menyertai. Serangkaian tindakan rehabilitasi dilakukan, yang durasinya tergantung pada kecepatan pemulihan fungsi (menstruasi, reproduksi), stabilisasi lengkap kondisi umum dan status ginekologi. Seiring dengan perawatan restoratif umum (dll), fisioterapi dilakukan, yang memperhitungkan sifat penyakit ginekologi. Setelah operasi kehamilan tuba, dilakukan hidrotubasi obat (penisilin 300.000 - 500.000 unit, hidrokortison hemisuksinat 0,025 G, lidase 64 UE dalam 50 ml larutan novokain 0,25%) dalam kombinasi dengan terapi ultrasound, pijat getaran, seng, dan kemudian perawatan resor ditentukan. Untuk mencegah adhesi setelah operasi pada formasi inflamasi, elektroforesis seng diindikasikan dalam mode frekuensi rendah (50 Hz). Untuk mencegah kekambuhan endometriosis, elektroforesis seng dan yodium dilakukan, arus modulasi sinusoidal, dan USG berdenyut ditentukan. Prosedur ditentukan setelah 1-2 hari. Setelah operasi pada pelengkap rahim untuk formasi inflamasi, kehamilan ektopik, formasi ovarium jinak, setelah operasi pengawetan organ pada rahim dan amputasi supravaginal rahim karena fibroid, pasien tetap cacat rata-rata 30-40 hari, setelah histerektomi - 40-60 hari. Kemudian mereka melakukan pemeriksaan terhadap kemampuannya dalam bekerja dan memberikan rekomendasi, jika perlu, untuk mengecualikan kontak dengan bahaya pekerjaan (getaran, paparan bahan kimia, dll). Pasien tetap terdaftar di apotik selama 1-2 tahun atau lebih. Perawatan rawat jalan setelah operasi kebidanan tergantung pada sifat patologi kebidanan yang menyebabkan persalinan melalui pembedahan. Setelah operasi vagina dan perut (operasi kesuburan, pemeriksaan manual rongga rahim), ibu nifas mendapat jangka waktu 70 hari. Pemeriksaan di klinik antenatal dilakukan segera setelah keluar dari rumah sakit, kedepannya frekuensi pemeriksaan tergantung pada perjalanan periode pasca operasi (postpartum). Sebelum dikeluarkan dari apotik pendaftaran kehamilan (yaitu pada hari ke 70), dilakukan hal-hal sebagai berikut. Jika alasan persalinan operatif adalah ekstragenital, diperlukan pemeriksaan oleh terapis, dan jika diindikasikan, oleh spesialis lain, serta pemeriksaan klinis dan laboratorium. Serangkaian tindakan rehabilitasi dilakukan, yang meliputi prosedur penguatan umum, fisioterapi, dengan mempertimbangkan sifat somatik, patologi kebidanan, dan kekhasan perjalanan P. p. Untuk komplikasi inflamasi bernanah, elektroforesis seng diresepkan dengan arus frekuensi rendah diadinamik, dalam mode berdenyut; untuk wanita nifas yang menderita penyakit ginjal penyerta, USG berdenyut diindikasikan untuk area ginjal, zona kerah menurut Shcherbak. Karena selama menyusui pun dimungkinkan 2-3 bulan setelah lahir, kontrasepsi wajib dilakukan. Luka dan infeksi luka, ed. M.I. Kuzina dan B.M. Kostyuchenok, M., 1981; Panduan bedah mata, ed. L.M. Krasnova, M., 1976; Panduan untuk neurotraumatologi, ed. A.I. Arutyunova, bagian 1-2, M., 1978-1979; Sokov L.P. Kursus traumatologi dan ortopedi, hal. 18, M., 1985; Strugatsky V.M. Faktor fisik dalam bidang obstetri dan ginekologi, hal. 190, M., 1981; Tkachenko S.S. , Dengan. 17, L., 1987; Hartig V. Terapi infus modern, trans. dari bahasa Inggris, M., 1982; Shmeleva V.V. , M., 1981; Yumashev G.S. , Dengan. 127, M., 1983. periode perawatan pasien dari akhir operasi bedah hingga hasil yang ditentukan sepenuhnya. 1. Ensiklopedia kedokteran kecil. - M.: Ensiklopedia kedokteran. 1991-96 2. Pertolongan pertama. - M.: Ensiklopedia Besar Rusia. 1994 3. Kamus Ensiklopedis Istilah Kedokteran. - M.: Ensiklopedia Soviet. - 1982-1984. Masa perawatan pasien dari akhir operasi pembedahan hingga hasil yang ditentukan sepenuhnya... Kamus kedokteran besar Terjadi setelah operasi; istilah ini diterapkan pada kondisi pasien atau pengobatannya yang dilakukan selama periode ini.