Antipyretiká pre deti predpisuje pediater. Existujú však núdzové situácie s horúčkou, keď je potrebné dieťaťu okamžite podať liek. Vtedy rodičia preberajú zodpovednosť a užívajú antipyretické lieky. Čo je dovolené podávať dojčatám? Ako môžete znížiť teplotu u starších detí? Aké lieky sú najbezpečnejšie?
Náš odborník - gynekologička Marina Vedeleeva.
Nebezpečná tridsiatka
Téma je veľmi prozaická – sexuálne prenosné choroby (STD). Takmer každý z nás sa s nimi aspoň raz v živote osobne stretol. Mimochodom, je ich viac ako 30: od smrteľnej infekcie HIV po banálne chlamýdie, ktoré sa mimochodom tiež nedajú nazvať triviálnymi. Navyše, čo sa týka prevalencie v Rusku, je na druhom mieste po chrípke.
Samozrejme, väčšina STD je liečiteľná, ale nie všetky. Napríklad genitálneho herpesu sa nikdy nezbavíte - liečba len zmierňuje priebeh ochorenia a znižuje frekvenciu a závažnosť relapsov. Len osoby mladšie ako 25 rokov majú šancu navždy sa zbaviť (HPV) Neskôr nebude možné vírus zničiť, cieľom liečby je odstrániť zmeny v tkanivách postihnutých vírusom. Mimochodom, predpokladá sa, že ľudský papilomavírus môže spôsobiť rakovinu krčka maternice, vagíny, vulvy a penisu. Vírus genitálneho herpesu napáda aj spermie a ak sa ním žena počas tehotenstva nakazí, môže spôsobiť ťažké vrodené ochorenia plodu.
Liečba bude úspešná iba vtedy, ak sa začne bezodkladne a dokončí sa. Ako rozpoznať prvé nebezpečné signály?
Poplach bol vyhlásený!
Existuje sedem hlavných znakov, podľa ktorých by ste návštevu lekára nemali odkladať, ak ich objavíte.
Svrbenie a pálenie v intímnej oblasti.
Sčervenanie v oblasti genitálií a konečníka, niekedy - vredy, pľuzgiere, pupienky.
Výtok z pohlavných orgánov, zápach.
Časté, bolestivé močenie.
Zväčšené lymfatické uzliny, najmä v oblasti slabín.
U žien - bolesť v dolnej časti brucha, v pošve.
Nepohodlie pri pohlavnom styku.
Napríklad syfilis alebo chlamýdie sa však môžu objaviť niekoľko týždňov po infekcii a niekedy pohlavné choroby môžu vo všeobecnosti prebiehať latentne po dlhú dobu a stať sa chronickými.
Poďme sa lepšie spoznať
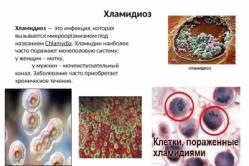
Chlamydia
Symptómy. 1–4 týždne po infekcii ňou sa u pacientov objaví hnisavý výtok, bolestivé močenie, ale aj bolesti v podbrušku, krížoch, u žien krvácanie medzi menštruáciou, u mužov bolesti v miešku a hrádze.
Prečo je to nebezpečné? U žien môže viesť k zápalu vajcovodov, krčka maternice, patologickým stavom tehotenstva a pôrodu, ochoreniam pečene, sleziny; u mužov - na zápal nadsemenníka, prostaty, močového mechúra a zhoršenú potenciu. U novorodencov sa môže vyvinúť konjunktivitída, nazofaryngeálne lézie a zápal pľúc.
Trichomoniáza
Symptómy. Môžu sa objaviť 4–21 dní po infekcii, niekedy aj neskôr. Ženy pociťujú hojný penivý výtok bielej alebo žltozelenej farby s prenikavým zápachom, ktorý spôsobuje silné svrbenie a podráždenie pohlavných orgánov, ako aj bolesť, pálenie pri močení a bolesť pri pohlavnom styku. Muži pociťujú pálenie pri močení, mukopurulentný výtok z močovej trubice. Toto ochorenie je však často asymptomatické.
Prečo je to nebezpečné? U žien je postihnutý krčok maternice a vnútorná vrstva maternice, vajcovody, vaječníky a močové cesty. Infekcia môže spôsobiť aj zápal pobrušnice! U mužov je postihnutá prostata, semenníky a ich prívesky a močové cesty.
Mykoplazmóza (u mužov - ureaplazmóza)
Symptómy. Môže sa objaviť 3 dni po infekcii alebo možno o mesiac neskôr, čo sa prejavuje svrbením a nepríjemnými pocitmi v oblasti genitálií, slabým priehľadným výtokom a bolestivým močením.
Prečo je to nebezpečné?Častou komplikáciou trichomoniázy u žien je zápal pohlavných orgánov u mužov, porucha spermatogenézy.
Kvapavka
Symptómy. 3–7 dní po infekcii ženy pociťujú žltkastozelený vaginálny výtok, časté, bolestivé močenie, bolesť v podbrušku a niekedy krvavý výtok. Pre väčšinu predstaviteľov nežného pohlavia však choroba zostáva dlho bez povšimnutia. Muži pociťujú bolesť a pálenie pri močení, žltkasto-zelenkastý hnisavý výtok z močovej trubice.
Prečo je to nebezpečné? U žien sú postihnuté močová trubica, vagína, konečník, maternica, vaječníky a vajíčkovody. U mužov sa na vnútorných pohlavných orgánoch vyvíja chronický zápal nadsemenníka, semenných vačkov a prostaty, ktorý ohrozuje impotenciu a neplodnosť.
syfilis
Symptómy. Inkubačná doba ochorenia je od 3 do 6 týždňov. Prvým znakom je okrúhly vred (chancre). U žien žije na stydkých pyskoch alebo vaginálnej sliznici (niekedy v konečníku, v ústach, na perách), u mužov - na penise alebo miešku. Sama o sebe je bezbolestná, ale týždeň alebo dva po jej objavení sa najbližšie lymfatické uzliny zväčšia. Toto je čas začať liečbu! Ide o prvé štádium ochorenia, kedy je ešte všetko reverzibilné. 2–4 mesiace po infekcii sa vyvíja druhá fáza - vyrážka sa „rozšíri“ po celom tele, objaví sa vysoká horúčka a bolesť hlavy a takmer všetky lymfatické uzliny sa zväčšia. U niektorých pacientov vypadávajú vlasy na hlave a na genitáliách a v konečníku rastú široké kondylómy.
Prečo je to nebezpečné? Toto ochorenie sa nazýva pomalá smrť: ak nie je včas plne liečená, vznikajú vážne problémy s pohybovým aparátom, dochádza k nezvratným zmenám na vnútorných orgánoch a nervovom systéme – začína sa tretie štádium ochorenia, na ktoré zomiera približne štvrtina pacientov.
Zabudnite na internet!
Všimli ste si, že niečo nie je v poriadku? Je lepšie hrať na istotu a ponáhľať sa k lekárovi, ako hľadať príznaky a liečebné metódy na internete.
Ako sa diagnostikujú STD? Najprv vyšetrenie u lekára, potom testy a štúdie. Najmodernejšia metóda diagnostiky DNA: PCR (polymerázová reťazová reakcia). Na vyšetrenie sa odoberú škrabky z močovej trubice, vagíny a krčka maternice.
Lekári využívajú aj metódu ELISA (odber krvi zo žily alebo škrabanie a zisťuje sa prítomnosť protilátok proti pohlavne prenosným chorobám), bakterioskopiu (najčastejšie zisťuje gonokoky a trichomóny) a mnohé ďalšie diagnostické metódy.
STD sa liečia antibakteriálnymi liekmi, ako aj lokálnymi postupmi (umývanie močovej trubice u mužov, dezinfekcia vagíny u žien a iné postupy). Na konci liečby sa musíte podrobiť kontrolnému vyšetreniu - vykonajte niekoľko testov, aby ste sa uistili, že v tele nie je infekcia.
Ako sa chrániť?
Klasická sebaobrana proti pohlavne prenosným chorobám je kondóm. Vysoká kvalita a správna veľkosť.
Využíva sa aj pohotovostná lieková prevencia – jednorazová dávka alebo injekcia antibakteriálnych liekov, ktoré môže predpísať len dermatovenerológ. Procedúra pomáha predchádzať kvapavke, chlamýdiám, ureaplazmóze, mykoplazmóze, syfilisu a trichomoniáze. Túto metódu však nemožno používať často.
Ale pokiaľ ide o sprchovanie po pohlavnom styku špeciálnymi gélmi alebo antiseptikami obsahujúcimi chlór, väčšina odborníkov sa domnieva, že to neznižuje riziko infekcie.
koncepcia "sexuálne prenosné infekcie" (alebo „pohlavne prenosné choroby“, STD) zahŕňa nielen sexuálne prenosné choroby, ale aj infekcie močových ciest.
Znakom mnohých pohlavne prenosných chorôb je absencia jasne definovaných symptómov (takzvané „skryté infekcie“). Žena si možno dlho ani neuvedomuje, že je infikovaná. Bez včasnej liečby vedú pohlavné choroby, ku ktorým zase môže dôjsť k spontánnemu potratu a iným vážnym následkom (pozri). Nenechajte situáciu zájsť tak ďaleko! MedicCity diagnostikuje a lieči všetky závažné sexuálne prenosné infekcie u žien.
Aké mikroorganizmy sú „vinné“ za spôsobenie pohlavne prenosných chorôb?
STD sú prenášané rôznymi mikroorganizmami, vrátane:
- plesňové infekcie ();
- najjednoduchšie ();
- vírusové (, HIV,);
- bakteriálne (kvapavka, syfilis).
Do tejto skupiny patria aj infekcie spôsobené oportúnnymi mikroorganizmami (ako je gardnerella). V malom množstve tieto mikroorganizmy žijú aj u úplne zdravých ľudí, no vo veľkých koncentráciách vedú k urogenitálnym ochoreniam.
Ako ženy dostanú STD?
Neexistujú žiadne mužské alebo ženské sexuálne prenosné choroby. Existujú znaky priebehu ochorenia u mužov a žien. Cesty infekcie sú rovnaké: pohlavný styk, infekcia krvou, blízky kontakt s infikovanou osobou doma. Infekciu je možné preniesť aj z matky na plod počas vnútromaternicového vývoja alebo na dieťa – pri pôrode a mliekom počas dojčenia.
Choroby sa môžu zintenzívniť v dôsledku takých nepriaznivých faktorov, ako sú:
- znížená imunita;
- stres;
- zlá výživa;
- environmentálny faktor atď.
Malo by sa pamätať na to, že sexuálne prenosné choroby sú veľmi nákazlivé, imunita voči nim nie je vyvinutá, to znamená, že je možná opätovná infekcia.
Všeobecné príznaky pohlavne prenosných infekcií
Keďže mnohé pohlavne prenosné infekcie sa neprejavujú v počiatočných štádiách, žena začína pociťovať určité príznaky až počas exacerbácie ochorenia a konzultuje s lekárom neskoro. Preto je dôležité poznať základné primárne príznaky pohlavne prenosných infekcií , medzi ktoré patrí:
- výtok z genitálneho traktu, ktorý má žltkastú, zelenkastú a sivú farbu a nepríjemný zápach;
- časté a bolestivé močenie;
- bolesť a pálenie v oblasti genitálií;
- kožné prejavy vo forme výrastkov, vyrážok alebo vredov na genitáliách;
- nepohodlie a bolesť počas alebo po intímnom styku;
- zväčšené lymfatické uzliny v inguinálnych záhyboch.
Ak zistíte, že máte podobné príznaky, okamžite kontaktujte svojho gynekológa a nechajte sa otestovať na pohlavne prenosné choroby! Je potrebné začať liečbu pohlavne prenosných infekcií čo najskôr: u žien sú závažnejšie ako u mužov.
Pamätajte, že neliečené pohlavné choroby môžu spôsobiť nenapraviteľné poškodenie ženského tela!
Ako sa prejavujú rôzne sexuálne prenosné infekcie?
Sexuálne prenosné choroby sa vyskytujú u mužov aj žien. Môžete si prečítať o zvláštnostiach sexuálne prenosných infekcií u mužov a v tomto článku si povieme, ako sa sexuálne prenosné infekcie prejavujú a liečia u žien.
Chlamydia
Pôvodcom tohto ochorenia je. Ochorenie je charakterizované slabými príznakmi - absencia alebo malé množstvo hlienového výtoku s hnisom, prípadne bolestivé močenie, sprevádzané svrbením a/alebo pálením v pošve. Infekcia predstavuje veľké nebezpečenstvo pre ženy plánujúce tehotenstvo, pretože môže viesť k zrastom a nepriechodnosti vajíčkovodov a následne k ukončeniu tehotenstva alebo k patológii plodu.
Mykoplazmóza
Ochorenie je spôsobené mikroorganizmom ako napr. Prejavuje sa ako priehľadný výtok a spôsobuje nepríjemné pocity pri močení a intímnom kontakte. Môže viesť k zápalu vagíny, maternice a príveskov a močovej trubice. Ak sa infikuje počas tehotenstva, môže spôsobiť polyhydramnion, patológiu vývoja placenty atď.
Kandidóza
Kandidóza alebo „drozd“ je spôsobená kvasinkovými hubami triedy Candida. Ovplyvňujú vaginálnu sliznicu a spôsobujú silné svrbenie a syrový výtok. Môžete si prečítať viac o kandidóze.
Trichomoniáza
Jedna z najčastejších pohlavne prenosných infekcií je spôsobená vaginálnou infekciou. Toto ochorenie je charakterizované mierne penivým pošvovým výtokom s nepríjemným zápachom a bolesťou pri pohlavnom styku. Vo svojej akútnej forme je infekcia mimoriadne nebezpečná pre tehotné ženy.
Genitálny herpes
Považuje sa za nevyliečiteľnú chorobu. Keď sa dostane do tela (a jeho príbuzného cytomegalovírusu), začlení sa do ľudských nervových buniek a zostane tam po celý život.
Okrem svrbenia a pálenia v genitáliách sa vyznačuje výskytom pľuzgierovej vyrážky, vysokou horúčkou, bolesťou svalov a bolesťou hlavy. Následne môže viesť k takým nepríjemným ochoreniam, ako je zápal spojiviek, encefalitída, keratitída a poškodenie centrálneho nervového systému.
Ľudský papilomavírus
Nebezpečenstvo infekcie spočíva v tom, že vírus nemožno liečiť. Súčasný prístup je testovať všetky ženy s cervikálnou cytológiou počas povinného každoročného skríningu. Je dôležité vykonať typizáciu vírusu pre onkogénne varianty a ak sa zistí, vziať pacienta na pozorovanie a nezapájať sa do mýtickej liečby ľudského papilomavírusu. Ak sa však zistia anatomické zmeny vo forme kondylómu alebo cervikálneho papilómu, je indikovaná chirurgická excízia. Je potrebné mať na pamäti, že onkogénne typy ľudského papilomavírusu sú spojené s rakovinou krčka maternice.
Staphylococcus
Celá skupina chorôb spôsobených patogénnymi stafylokokmi. Často sa stafylokok spolu s patogénnymi mikróbmi, ako sú gonokok, chlamydia a trichomonas, dostane do genitálneho traktu počas pohlavného styku a po chvíli spôsobuje svrbenie, bolesť a pálenie.
Obsah článku:Negatívnou stránkou pohlavne prenosných infekcií je, že niektoré typy patológie sa ťažko liečia. Jedinou možnosťou pre pacienta je okamžite odhaliť zápal, t. j. prvé príznaky a symptómy pohlavne prenosných chorôb a nechať sa otestovať na sexuálne prenosné choroby. To zvyšuje pravdepodobnosť, že nedôjde ku komplikáciám a základný zdravotný problém sa dá v krátkom čase odstrániť.
Prvé príznaky pohlavne prenosných chorôb u žien
Existuje sedem hlavných skorých príznakov pohlavne prenosných chorôb u žien, ktoré, ak sa objavia, nevyžadujú odloženie návštevy gynekológa:
Nezvyčajný výtok z pohlavných orgánov s nepríjemným zápachom a špecifickou konzistenciou.
Časté močenie, sprevádzané bolesťou a celkovým nepohodlím.
Zväčšenie regionálnych lymfatických uzlín (najmä oblasť slabín).
Bolesť v dolnej časti brucha a vo vnútri vagíny.
Bolestivá menštruácia (predtým netypická).
Nepohodlie počas intimity, pocit prítomnosti cudzieho predmetu, celkový zápal sliznice pohlavného traktu.
Spolu s uvedenými príznakmi žilových ochorení si žena všimne začervenanie oblasti genitálií a konečníka, v niektorých prípadoch aj erózie, pľuzgiere a vyrážky.
Príznaky pohlavne prenosných chorôb u žien
Príznaky pohlavne prenosných chorôb, ktoré sa vyskytujú u žien, sú podobné len na prvý pohľad. Príznaky ako výtok a vyrážka sa môžu líšiť farbou, konzistenciou a lokalizáciou; zvýšenie teploty nie je vždy relevantné a zväčšenie lymfatických uzlín nie je jav charakteristický pre každú pohlavne prenosnú infekciu. Preto, aby sa odlíšila patológia, neberie sa do úvahy jeden symptóm, ale ich komplex.
Zoznam infekcií STI u žien
Chlamydia

Prvé príznaky STD u žien sa pozorujú 1-4 týždne po infekcii. U ženy sa objaví hnisavý výtok, močenie je bolestivé a nepríjemný pocit sa šíri do podbruška a lumbosakrálneho chrbta. Pozoruhodný je fakt, že medzi menštruáciou dochádza ku krvácaniu.
Ak ignorujete uvedené príznaky pohlavne prenosných chorôb u žien a nezačnete liečbu patológie, existuje vysoká pravdepodobnosť zápalu vajcovodov a krčka maternice. Chlamýdie tiež negatívne ovplyvňujú priebeh tehotenstva a vytvárajú ďalšie ťažkosti počas pôrodu. U novorodenca, ktorého matka je chorá na príslušnú pohlavnú chorobu, sa môže vyvinúť konjunktivitída, zápal nosohltanu a pľúc.
Trichomoniáza
Zmeny zdravotného stavu sa prejavia medzi 4. a 21. dňom od okamihu infekcie.
Priebeh tohto ochorenia potvrdzuje, že prvé príznaky pohlavných chorôb sa u žien nie vždy prejavia vo forme hnisavého pošvového výtoku. Pri trichomoniáze pacient zaznamenáva hojný výtok penovej konzistencie. Majú bielu alebo žltozelenú farbu a sprevádza ich štipľavý zápach. Pri uvoľňovaní sa sekrét dostáva do kontaktu s pohlavným ústrojenstvom, čo spôsobuje silné svrbenie, intenzívne dráždenie pohlavného ústrojenstva a bolesti – v pokoji aj pri močení.
Žena uprednostňuje sexuálny odpočinok, pretože intimita spôsobuje nepohodlie v dôsledku rozsiahleho zápalu vo vnútri orgánov reprodukčného systému. Pomerne často sa patológia vyskytuje bez výrazných príznakov STI.
Poruchu je dôležité identifikovať čo najskôr, pretože komplikácie, ktoré so sebou prináša, sú vážne – poškodenie krčka maternice a vnútornej vrstvy maternice, vajíčkovodov, vaječníkov, močovodov a močovej trubice. Spolu s chorobami, ako je cystitída, endometritída, sa môže vyvinúť kritický stav definovaný ako peritonitída. Jeho príznakmi sú pretrvávajúca vysoká telesná teplota, bolesť brucha a sepsa.
Mykoplazmóza

Choroba sa rýchlo rozvíja. Prvé príznaky STI u žien sa zistia 3 dni po kontakte s infikovaným partnerom. V zriedkavých klinických prípadoch sa detekcia vyskytuje až po mesiaci. Pozoruhodné je neustále svrbenie a nepohodlie v oblasti vonkajších a vnútorných pohlavných orgánov. Močenie spôsobuje ukrutnú bolesť, výtok z urogenitálneho traktu je nevýrazný, častejšie priehľadný.
Na rozdiel od mužov, u ktorých mykoplazmóza spôsobuje problémy s tvorbou spermií, u žien nie je ovplyvnená funkčná činnosť reprodukčných orgánov a hlavné zdravotné problémy sa redukujú na chronické zápaly pohlavných orgánov.
syfilis
Časté pohlavné ochorenie spôsobené prenikaním bledej spirochéty do tela. Prvé príznaky STI u žien sú viditeľné až po 3 týždňoch od okamihu infekcie (toto je minimálne obdobie).
Identifikácia infekcie je pomerne jednoduchá: zjavné príznaky STD u žien sú obmedzené na rozsiahle zväčšenie lymfatických uzlín, výskyt roseoly (červené škvrny) a chancre. Celkový stav pacienta prechádza náhlymi zmenami - obdobie remisie môže byť nahradené exacerbáciou. V čase vývoja ružových a červených viacnásobných škvŕn na povrchu kože stúpa hladina telesnej teploty.

Hard chancre je špecifický novotvar, ktorý jasne naznačuje prítomnosť syfilisu. Dobre ohraničená erózia s tvrdým dnom má priemer približne 1 cm. Zápalový prvok sa uzdravuje sám o sebe, pomôže urýchliť tento proces; Ak sa zväčšené lymfatické uzliny nachádzajú v blízkosti chancre, sú absolútne bezbolestné.
Okrem iných prejavov sexuálne prenosných infekcií púta pozornosť masívne vypadávanie vlasov. Ak pacient dlhodobo nevyhľadáva lekársku pomoc, dochádza k rozsiahlemu poškodeniu vnútorných orgánov, ktoré v 25 % prípadov vedie k smrti.
Kvapavka

Bežná infekcia. Ženy nikdy nezaznamenajú STD bez príznakov: do týždňa (v priemere) po infekcii sa objaví vaginálny výtok charakteristický pre kvapavku. Patologické hmoty majú žltú alebo mierne nazelenalú farbu a mimoriadne nepríjemný hnisavý zápach. V dôsledku neustáleho kontaktu sekrétov so sliznicou močového mechúra vzniká cystitída - zápal tohto orgánu. Vylučovanie moču sa stáva častejším, proces je bolestivý, objavuje sa neustála dotieravá bolesť v podbrušku a medzi menštruáciou dochádza k ďalšiemu krvácaniu.
Na pozadí týchto znakov stúpa telesná teplota, objavuje sa všeobecná nevoľnosť, problémy so stavom pokožky, choroba ovplyvňuje aj stav vlasov. Ak sa pohlavne prenosná infekcia dlhodobo ignoruje, trpí slezina a pečeň. Imunitný systém znižuje jeho prirodzené vlastnosti.
Kvapavka sa často zistí iba vtedy, keď kontaktujú gynekológa alebo urológa so sťažnosťami na podozrenie na cystitídu, adnexitídu alebo endometritídu. Kvapavka má tendenciu zahŕňať tkanivo konečníka, maternice, vaječníkov a vajíčkovodov v hlavnom patologickom ohnisku. Najzávažnejšou komplikáciou ochorenia je neplodnosť.
Laboratórna diagnostika pohlavne prenosných infekcií u žien

Keď lekár zhromaždí maximum informácií o stave choroby, objasní existujúce sťažnosti a vykoná vyšetrenie, pacient musí podstúpiť sériu testov. Keďže príznaky pohlavne prenosných chorôb u žien sa podobajú príznakom mnohých iných chorôb, laboratórne testy zahŕňajú nasledujúce aspekty:
1. Kultúra sekrétov. Zákrok realizovaný v bakteriologickom laboratóriu trvá dlho (najmenej 1 týždeň), hoci jeho výsledok neomylne poukazuje na existujúci zdravotný problém.
2. Náter z mikroflóry. Vzorka výtoku z troch bodov pohlavného kanála sa odoberie pacientovi pomocou špeciálnej lekárskej sondy. Potom sa materiál umiestni na podložné sklíčko, zafarbí sa špeciálnym médiom, aby sa presnejšie študovalo zloženie sekrétu, a starostlivo sa skúma pod mikroskopom. Týmto spôsobom sa zistí patogén bakteriálneho a hubového pôvodu. Vírusy nie je možné zistiť pomocou náteru.
3. ELISA (enzyme-linked immunosorbent assay). Vyšetruje sa vzorka vaginálneho výtoku. Výsledok štúdie je pripravený 5 hodín (v priemere) po vykonaní analýzy.
4. PCR. Najinformatívnejšia analýza na potvrdenie predbežnej diagnózy. Na vykonanie polymerázovej reťazovej reakcie alebo testu DNA na patogén sa pacientovi odoberie vzorka moču alebo výtoku z genitálií. Trvanie štúdie v priemere nepresahuje 2 dni, presnosť analýzy je až 95%. Metóda vám umožňuje identifikovať latentné alebo chronické infekcie. Ak má pacient hnisavý zápal, odporúča sa urobiť ELISA alebo kultiváciu.
5. Na stanovenie špecifických protilátok sa odoberá venózna krv. Účelom štúdie je určiť, či dôjde k imunitnej odpovedi na prítomnosť špecifického patogénu. Metóda je účinná v prípadoch, keď je potrebné potvrdiť infekcie vírusového pôvodu (HIV, genitálny herpes) a syfilis. Keďže protilátky proti baktériám zostávajú v krvi pomerne dlho (aj po terapeutickom kurze), metóda sa nikdy nepoužíva na diagnostiku bakteriálnych STI, vrátane chlamýdií. Viac o testovaní na pohlavne prenosné choroby si môžete prečítať na našej webovej stránke.
Okrem uvedených testov venereológ predpisuje biochemický a klinický krvný test, ktorý odhaľuje leukocytózu a zvýšenie ESR.
Nie všetky pohlavne prenosné infekcie sa dajú liečiť – napríklad genitálny herpes a infekcia ľudským papilomavírusom sa dá iba zastaviť. Potreba dlhodobej liečby a široká škála možných komplikácií by mala slúžiť ako motivácia k včasnej konzultácii s lekárom.
Klasifikácia
príznaky a symptómy
Nie všetky STI sú symptomatické a príznaky sa nemusia objaviť hneď po infekcii. V niektorých prípadoch môže ochorenie prebiehať bez akýchkoľvek príznakov, čo predstavuje väčšie riziko prenosu ochorenia na iných. V závislosti od ochorenia môžu niektoré neliečené STI viesť k neplodnosti, chronickej bolesti alebo dokonca k smrti. Prítomnosť STI u predpubertálnych detí môže naznačovať sexuálne zneužívanie.
Príčina
Vysielanie
Riziko nechráneného sexu s infikovanou osobou
Orálny sex s mužom (vystupujúci): chlamýdie v hrdle, kvapavka hrdla (25-30%), herpes (zriedkavé), HPV, syfilis (1%). Možné: hepatitída B (nízke riziko), HIV (0,01 %), hepatitída C (neznáme)
Orálny sex so ženou (vystupujúca): herpes, HPV. Možné: kvapavka hrdla, chlamýdie hrdla.
Orálny sex, muž príjemca: chlamýdie, kvapavka, herpes, syfilis (1%). Možno HPV
Orálny sex, príjemkyňa: herpes. Možno HPV, bakteriálna vaginóza, kvapavka
Vaginálny pohlavie, muž: chlamýdie (30-50 %), voš ohanbia, svrab, kvapavka (22 %), hepatitída B, herpes (0,07 % pre HSV-2), HIV (0,05 %), HPV (vysoké: asi 40- 50%), infekcia Mycoplasma Hominis, syfilis, trichomoniáza, ureaplazmóza, možná hepatitída C
Vaginálne pohlavné ženy: chlamýdie (30-50 %), voš ohanbia, svrab, kvapavka (47 %), hepatitída B (50-70 %), herpes, HIV (0,1 %), HPV (vysoký; asi 40-50 %) , infekcia Mycoplasma Hominis, syfilis, trichomoniáza, ureaplazmóza, možná hepatitída C
Análny sex – aktívny partner: chlamýdie, voš ohanbia, svrab (40 %), kvapavka, hepatitída B, herpes, HIV (0,62 %), HPV, syfilis (14 %), hepatitída C
Análny sex – pasívny partner: chlamýdie, voš ohanbia, svrab, kvapavka, hepatitída B, herpes, HIV (1,7 %), HPV, syfilis (1,4 %), prípadne hepatitída C
Anilingus: amébóza, kryptosporidióza (1 %), giardiáza, hepatitída A (1 %), šigelóza (1 %), možno HPV (1 %)
Bakteriálne infekcie
Plesňové infekcie
Vírusové infekcie
Voš pubická (Pthirus pubis)
svrab (Sarcoptes scabiei)
Vírusová hepatitída (vírus hepatitídy B) – sliny, pohlavne prenosné tekutiny. (poznámka: hepatitída A a hepatitída E sa prenášajú fekálno-orálnou cestou, hepatitída C sa zriedka prenáša sexuálne a spôsob prenosu hepatitídy D (iba ak je osoba infikovaná hepatitídou B) je neistý, ale môže zahŕňať pohlavný styk. prenos).
Herpes simplex vírus (HSV 1, 2) kože a slizníc, prenášaný s viditeľnými pľuzgiermi alebo bez nich
HIV (vírus ľudskej imunodeficiencie) – pohlavné tekutiny, sperma, materské mlieko, krv
HPV (ľudský papilomavírus) – koža a sliznice. „Vysoko rizikové“ typy HPV spôsobujú takmer všetky typy rakoviny krčka maternice, ako aj niektoré typy rakoviny konečníka, penisu a vulvy. Niektoré iné typy HPV spôsobujú genitálne bradavice.
Molluscum contagiosum - blízky kontakt
Protozoálne infekcie
Trichomoniáza (Trichomonas vaginalis)
Hlavné typy
Medzi sexuálne prenosné infekcie patria:
Chlamydia je pohlavne prenosná infekcia spôsobená baktériou Chlamydia trachomatis. U žien môžu príznaky zahŕňať abnormálny vaginálny výtok, pálenie počas močenia a krvácanie medzi menštruačnými cyklami, hoci väčšina žien nepociťuje žiadne príznaky. Príznaky u mužov zahŕňajú bolesť pri močení, ako aj abnormálny výtok z penisu. Ak sa chlamýdie neliečia u mužov aj u žien, môžu viesť k infekcii močových ciest a potenciálne môžu viesť k zápalovému ochoreniu panvy (PID). PID môže spôsobiť vážne problémy počas tehotenstva a dokonca má potenciál spôsobiť neplodnosť. To môže viesť k potenciálne smrteľnému mimomaternicovému tehotenstvu u ženy a narodeniu dieťaťa mimo maternice. Chlamýdie sa však dajú liečiť antibiotikami.
Dve najbežnejšie formy herpesu sú spôsobené infekciou vírusom herpes simplex (HSV). HSV-1 sa zvyčajne prenáša orálne a spôsobuje herpes, HSV-2 sa zvyčajne prenáša sexuálnym kontaktom a postihuje pohlavné orgány, ale ktorýkoľvek kmeň môže postihnúť ktorúkoľvek časť tela. Niektorí ľudia nevykazujú žiadne príznaky alebo majú veľmi mierne príznaky. Ľudia, ktorí majú príznaky, si ich zvyčajne všimnú 2 až 20 dní po expozícii, ktorá trvá 2 až 4 týždne. Symptómy môžu zahŕňať tvorbu malých pľuzgierov naplnených tekutinou, bolesti hlavy, bolesti chrbta, svrbenie alebo brnenie v oblasti genitálií alebo konečníka, bolesť pri močení, príznaky podobné chrípke, opuchnuté žľazy alebo horúčku. Herpes sa šíri kontaktom kože s osobou infikovanou vírusom. Vírus postihuje oblasti, kde sa dostáva do tela. Infekcia sa môže vyskytnúť pri bozkávaní, vaginálnom pohlavnom styku, orálnom alebo análnom sexe. Vírus je najnákazlivejší, keď sú viditeľné príznaky, ale asymptomatickí ľudia môžu vírus prenášať aj kontaktom s pokožkou. Počiatočný záchvat choroby je najťažší, pretože telo proti nemu nemá žiadne protilátky. Po prvotnom napadnutí sú možné opakované útoky, ktoré sú slabšie. Neexistuje žiadny liek na ochorenie, ale existujú antivírusové lieky, ktoré liečia symptómy a znižujú riziko prenosu (Valtrex). Hoci HSV-1 je typicky "orálna" verzia vírusu a HSV-2 je typicky "genitálna" verzia, osoba s orálnym HSV-1 môže preniesť vírus na svojho partnera genitálne. Akýkoľvek typ vírusu sa usadí v nervovom zväzku buď v hornej časti chrbtice, čo spôsobí „orálne“ prepuknutie, alebo v druhom nervovom zväzku v spodnej časti chrbtice, čo spôsobí prepuknutie genitálií.
Ľudský papilomavírus (HPV) je najbežnejšou STI v Spojených štátoch. Existuje viac ako 40 rôznych typov HPV a mnohé z nich nespôsobujú žiadne zdravotné problémy. V 90% prípadov imunitný systém tela infekciu likviduje prirodzene do 2 rokov. V niektorých prípadoch sa infekcia nedá odstrániť a môže viesť k genitálnym bradaviciam (pľuzgiere okolo genitálií, ktoré môžu byť malé alebo veľké, vyvýšené alebo ploché alebo v tvare karfiolu) alebo rakovine krčka maternice a iným rakovinám súvisiacim s HPV. Príznaky sa môžu objaviť až vtedy, keď je rakovina v pokročilom štádiu. Je dôležité, aby ženy mali pap ster na testovanie a liečbu rakoviny. Pre ženy sú dostupné aj dve vakcíny (Cervarix a Gardasil), ktoré chránia pred typmi HPV, ktoré spôsobujú rakovinu krčka maternice. HPV sa môže prenášať prostredníctvom genitálneho kontaktu a tiež počas orálneho sexu. Je dôležité si uvedomiť, že infikovaný partner nemusí mať žiadne príznaky.
Kvapavku spôsobuje baktéria, ktorá žije vo vlhkých slizniciach močovej trubice, vagíny, konečníka, úst, hrdla a očí. Infekcia sa môže šíriť kontaktom s penisom, vagínou, ústami alebo konečníkom. Príznaky kvapavky sa zvyčajne objavia 2-5 dní po kontakte s infikovaným partnerom, ale niektorí muži nemusia pociťovať príznaky až jeden mesiac. Medzi príznaky u mužov patrí pálenie a bolesť pri močení, zvýšená frekvencia močenia, výtok z penisu (biely, zelený alebo žltý), červená alebo opuchnutá močová trubica, opuchnuté alebo citlivé semenníky alebo bolesť hrdla. Príznaky u žien môžu zahŕňať vaginálny výtok, pálenie alebo svrbenie počas močenia, bolesť pri pohlavnom styku, silnú bolesť v podbrušku (ak sa infekcia rozšírila do vajíčkovodov) alebo horúčku (ak sa infekcia rozšírila do vajíčkovodov), ale veľa žien nemá žiadne príznaky. Existujú kmene antibiotík, ktoré sú odolné voči kvapavke, ale väčšina prípadov sa dá vyliečiť antibiotikami.
Syfilis je STI, ktorá je spôsobená baktériou. Ak sa nelieči, môže viesť ku komplikáciám a smrti. Klinické prejavy syfilisu zahŕňajú ulceráciu urogenitálneho traktu, ústnej dutiny alebo konečníka. Bez liečby sa príznaky zhoršujú. V posledných rokoch sa prevalencia syfilisu znížila v západnej Európe, ale zvýšila sa vo východnej Európe (krajiny bývalého Sovietskeho zväzu). Vysoký výskyt syfilisu sa vyskytuje v Kamerune, Kambodži a Papui-Novej Guinei. Syfilis sa šíri aj v Spojených štátoch.
HIV (vírus ľudskej imunodeficiencie) poškodzuje imunitný systém tela, čo negatívne ovplyvňuje jeho schopnosť bojovať s organizmami, ktoré spôsobujú choroby. Vírus zabíja bunky CD4, čo sú biele krvinky, ktoré pomáhajú bojovať proti rôznym infekciám. HIV sa prenáša v telesných tekutinách a šíri sa aj sexuálnou aktivitou. Môže sa preniesť aj kontaktom s kontaminovanou krvou, dojčením, počas pôrodu a z matky na dieťa počas tehotenstva. Najpokročilejšie štádium HIV sa nazýva AIDS (syndróm získanej imunodeficiencie). Existujú rôzne štádiá infekcie HIV. Štádiá zahŕňajú primárnu infekciu, asymptomatickú infekciu, symptomatickú infekciu a AIDS. Počas štádia primárnej infekcie má osoba príznaky podobné chrípke (bolesť hlavy, únava, horúčka, bolesť svalov) približne 2 týždne. Počas asymptomatického štádia symptómy zvyčajne vymiznú a pacient môže zostať asymptomatický mnoho rokov. Keď HIV postupuje do symptomatického štádia, imunitný systém je oslabený a pozoruje sa nízky počet CD4+ T buniek. Keď sa infekcia HIV stane život ohrozujúcou, nazýva sa to AIDS. Ľudia s AIDS sa stávajú obeťami oportúnnych infekcií a zomierajú. Keď bola choroba prvýkrát objavená v 80. rokoch minulého storočia, ľudia s AIDS neprežili viac ako niekoľko rokov. V súčasnosti existujú antiretrovírusové lieky (ARV) na liečbu infekcie HIV. Neexistuje žiadny známy liek na HIV alebo AIDS, ale lieky pomáhajú vírus potlačiť. Potlačením množstva vírusu v tele môžu ľudia žiť dlhšie a zdravšie. Aj keď môžu byť hladiny ich vírusu nízke, stále môžu prenášať vírus na iných ľudí.
Choroby, ktoré sa nedajú vyšetriť
Existuje mnoho druhov baktérií, prvokov, húb a vírusov, z ktorých mnohé zostávajú nezdokumentované alebo zle pochopené, pokiaľ ide o sexuálny prenos. Pohlavne prenosné baktérie sa zďaleka neobmedzujú len na vyššie uvedený zoznam. Pretože sa sexuálny prenos nepovažuje za bežný a/alebo samotný mikrób nie je súčasťou veľkej štúdie o tejto chorobe, nasledujúce patogény jednoducho nie sú vhodné na skríning na klinikách sexuálneho zdravia. Niektoré z týchto baktérií sa môžu prenášať sexuálne. Medzi sexuálne prenosné baktérie (ale zvyčajne sa nepovažujú za pohlavne prenosné choroby/pohlavné choroby) patria:
Patofyziológia
Mnohé STI sa (ľahšie) prenášajú cez sliznice penisu, vulvy, konečníka, močového traktu a (menej často, v závislosti od typu infekcie) ústami, hrdlom, dýchacími cestami a očami. Viditeľná membrána pokrývajúca hlavu penisu je sliznica, ktorá však neprodukuje hlien (ako pery). Sliznice sa líšia od kože tým, že umožňujú určitým patogénom preniknúť do tela. Počet vystavení infekčným zdrojom, ktoré spôsobujú infekciu, sa medzi patogénmi líši, ale vo všetkých prípadoch môže byť ochorenie výsledkom aj ľahkého kontaktu sliznice s hostiteľskými tekutinami, ako sú pohlavné tekutiny. To je jeden z dôvodov, prečo je oveľa pravdepodobnejšie, že mnohé infekcie sa prenášajú sexom, než bežnými spôsobmi prenosu, ako je nesexuálny kontakt – kontakt s pokožkou, objímanie, potrasenie si rukou – ale nie je to jediný dôvod. Hoci sú sliznice v ústach podobné tým v genitáliách, mnohé pohlavne prenosné choroby sa ľahšie prenášajú orálnym sexom ako hlbokým bozkávaním. Mnohé infekcie, ktoré sa ľahko prenášajú z úst do genitálií alebo z genitálií do úst, sa z úst do úst prenášajú oveľa ťažšie. V prípade HIV obsahujú sexuálne tekutiny oveľa viac patogénu ako sliny. Niektoré infekcie považované za STI sa môžu prenášať priamym kontaktom s pokožkou. Príkladmi sú vírus herpes simplex a HPV. Herpesvírus Kaposiho sarkómu sa na druhej strane môže prenášať hlbokým bozkávaním a pri použití slín ako sexuálneho lubrikantu. V závislosti od STI môže byť osoba stále schopná šíriť infekciu, aj keď nevykazuje žiadne príznaky choroby. Napríklad je oveľa pravdepodobnejšie, že človek rozšíri herpetickú infekciu, keď sú prítomné pľuzgiere, ako keď chýbajú. Infekciu HIV však môže človek šíriť kedykoľvek, aj keď nemá príznaky AIDS. Všetky druhy sexuálnej aktivity, ktoré zahŕňajú kontakt s telesnými tekutinami inej osoby, by sa mali považovať za rizikové, ktoré predstavujú riziko prenosu pohlavne prenosných chorôb. Dôraz sa kládol na boj proti HIV, ktorý spôsobuje AIDS, ale každá pohlavne prenosná choroba predstavuje inú situáciu. Ako už názov napovedá, sexuálne prenosné choroby sa prenášajú z jednej osoby na druhú prostredníctvom určitých sexuálnych aktivít, a nie sú spôsobené týmito sexuálnymi aktivitami samotnými. Pôvodcami týchto ochorení sú baktérie, huby, prvoky alebo vírusy. Nie je možné „chytiť“ niektorú z pohlavne prenosných chorôb prostredníctvom sexuálnej aktivity s osobou, ktorá túto chorobu nemá; naopak, osoba, ktorá má STI, sa nakazila kontaktom (sexuálnym alebo iným) s osobou, ktorej telesné tekutiny obsahovali pôvodcu choroby. Niektoré pohlavne prenosné choroby, ako je HIV, sa môžu prenášať z matky na dieťa alebo počas tehotenstva alebo dojčenia. Hoci sa pravdepodobnosť prenosu rôznych chorôb prostredníctvom rôznych sexuálnych aktivít značne líši, vo všeobecnosti by sa všetky sexuálne aktivity medzi dvoma (alebo viacerými) ľuďmi mali považovať za obojsmernú cestu prenosu pohlavne prenosných chorôb, to znamená „prenos“ aj „prijímanie“ je riskantné, hoci prijímajúca strana znáša vyššie riziko. Lekári naznačujú, že bezpečný sex, ako napríklad používanie kondómov, je najspoľahlivejší spôsob, ako znížiť riziko nákazy pohlavne prenosnými chorobami počas sexuálnej aktivity, ale bezpečný sex by sa v žiadnom prípade nemal považovať za absolútnu záruku ochrany. Ďalšími spôsobmi prenosu sú prenos a vystavenie telesným tekutinám, napríklad transfúziou krvi a iných krvných produktov, zdieľanie injekčných ihiel, poranenia injekčnou ihlou (keď zdravotnícky personál neopatrne používa ihly počas lekárskych procedúr), zdieľanie tetovacích ihiel a pôrod. Niektoré skupiny obyvateľstva, ako sú zdravotníci, ľudia s hemofíliou a užívatelia drog, sú obzvlášť ohrozené. Nedávne epidemiologické štúdie skúmali siete, špecifické sexuálne vzťahy medzi ľuďmi a zistili, že vlastnosti sexuálnych sietí sú rozhodujúce pre šírenie pohlavne prenosných chorôb. Dôležitým faktorom je najmä rôznorodé miešanie medzi jednotlivcami s veľkým počtom sexuálnych partnerov. Môžete byť asymptomatickým prenášačom pohlavne prenosných chorôb. Najmä sexuálne prenosné choroby u žien často spôsobujú vážne zápalové ochorenia panvy.
Prevencia
Prevencia je kľúčová pre nevyliečiteľné pohlavne prenosné choroby, ako je HIV a herpes. Kliniky sexuálneho zdravia podporujú používanie kondómov a oslovujú tých najzraniteľnejších v spoločnosti. Najúčinnejším spôsobom, ako zabrániť sexuálnemu prenosu pohlavne prenosných chorôb, je vyhnúť sa kontaktu častí tela alebo tekutín, ktoré by mohli viesť k prenosu s infikovaným partnerom. Nie všetky sexuálne aktivity zahŕňajú kontakt: kybersex, sex cez telefón alebo masturbácia na diaľku sú spôsoby, ako sa vyhnúť kontaktu. Správne používanie kondómov znižuje riziko prenosu pohlavne prenosných chorôb. Hoci je kondóm účinným prostriedkom na obmedzenie expozície, prenos choroby môže nastať aj pri použití kondómu. Obaja partneri by mali byť testovaní na STI pred zapojením sa do sexuálneho kontaktu alebo pred obnovením kontaktu, ak je partner zapojený do kontaktu s niekým iným. Mnoho infekcií sa neodhalí ihneď po expozícii, takže medzi možnou expozíciou a testovaním musí uplynúť dostatočný čas. Niektoré STI, najmä niektoré perzistentné vírusy, ako je HPV, nemusia byť zistiteľné pomocou dostupných lekárskych postupov. Mnohé choroby, ktoré zahŕňajú rozvoj perzistentných infekcií, môžu byť natoľko zaneprázdnené imunitným systémom, že iné choroby sa môžu ľahšie prenášať. Vrodený imunitný systém na čele s anti-HIV defensínmi môže zabrániť prenosu HIV, keď je vírusová záťaž veľmi nízka, ale ak je imunitný systém obsadený alebo preťažený inými vírusmi, HIV sa môže presadiť. Niektoré vírusové STI tiež významne zvyšujú riziko úmrtia pacientov infikovaných HIV. Stratégie na zvýšenie testovania HIV a STI boli úspešné. Niektoré zariadenia používajú domáce testovacie súpravy, kde je osoba požiadaná, aby vrátila test na neskoršiu diagnostiku. Iné inštitúcie dôrazne odporúčajú, aby sa predtým infikovaní pacienti znovu otestovali, aby sa zabezpečilo, že infekcia bola úplne eliminovaná. Nové stratégie na podporu opätovného testovania zahŕňajú používanie textových správ a e-mailov ako pripomienky. Tieto typy pripomienok sa teraz používajú popri telefonátoch a listoch.
Vakcíny
Existujú vakcíny, ktoré chránia pred niektorými vírusovými STI, ako je hepatitída A, hepatitída B a niektoré typy HPV. Pre maximálnu ochranu sa odporúča očkovanie pred pohlavným stykom. Vývoj vakcín na ochranu pred kvapavkou pokračuje.
Kondómy
Kondómy a ženské kondómy poskytujú ochranu iba vtedy, keď sú správne používané ako bariéra, a to len v oblasti, ktorú pokrývajú. Nekryté oblasti zostávajú náchylné na mnohé pohlavne prenosné choroby. V prípade HIV sa sexuálny prenos takmer vždy týka penisu, keďže HIV sa nemôže šíriť cez neporušenú kožu; teda správna ochrana penisu, správne používanie kondómu počas vaginálneho alebo análneho sexu účinne zastavuje prenos HIV. Kontakt s infikovanou tekutinou na poškodenej koži je spojený s priamym prenosom infekcie HIV, ktorá by sa síce nepovažovala za „sexuálne prenosnú infekciu“, ale stále by sa teoreticky mohla vyskytnúť počas sexuálneho kontaktu. Tomu sa dá predísť tak, že sa jednoducho nezúčastníte pohlavného styku, keď je otvorená, krvácajúca rana. Iným STI, dokonca aj vírusovým infekciám, možno predchádzať použitím latexových, polyuretánových alebo polyizoprénových kondómov ako bariéry. Niektoré mikroorganizmy a vírusy sú dostatočne malé na to, aby prešli cez póry prírodných kožných kondómov, no stále sú príliš veľké na to, aby prešli latexovými alebo syntetickými kondómami.
Správne používanie mužských kondómov:
Nenasadzujte kondóm príliš tesne, nechajte 1,5 cm hrot pre ejakuláciu. Zabráňte prevráteniu alebo vyliatiu tekutiny z použitého kondómu, či už obsahuje ejakulát alebo nie.
Ak sa používateľ pokúsi vyvinúť kondóm, ale uvedomí si, že ho použil na nesprávnej strane, mal by kondóm vyhodiť.
Buďte opatrní s kondómom, ak ho používate s dlhými nechtami.
Vyhnite sa používaniu lubrikantov na báze oleja s latexovými kondómami, pretože olej v nich môže spôsobiť diery.
Ochutené kondómy používajte iba na orálny sex, pretože cukor v príchuti môže viesť ku kvasinkovým infekciám, ak sa používa na vaginálny/análny sex.
Aby ste seba a svojho partnera čo najlepšie ochránili pred pohlavne prenosnými chorobami, starý kondóm a jeho obsah by sa mali považovať za nákazlivé. Preto treba starý kondóm správne zlikvidovať. Pri každom sexuálnom akte by sa mal použiť nový kondóm, pretože opakované použitie zvyšuje pravdepodobnosť prasknutia kondómu.
Nonoxynol-9
Výskumníci dúfali, že nonoxynol-9, vaginálny mikrobicíd, pomôže znížiť riziko STI. Pokusy však ukázali, že tento liek je neúčinný a môže byť spojený s vyšším rizikom infekcie HIV u žien.
Prieskum
Sexuálne aktívne ženy mladšie ako 25 rokov a rizikové ženy staršie ako 25 rokov by mali byť každoročne vyšetrené na chlamýdie a kvapavku. Po liečbe kvapavky by mali byť všetci pacienti po troch mesiacoch opätovne testovaní na túto chorobu. Testy amplifikácie nukleových kyselín sú odporúčanou metódou na diagnostiku kvapavky a chlamýdií. Tieto testy je možné vykonať pomocou moču u mužov a žien, sterov z vagíny a krčka maternice u žien alebo výterov z močovej trubice u mužov.
Diagnostika
Testovanie môže byť na jednu infekciu alebo môže pozostávať z viacerých testov na rad STI, vrátane testov na syfilis, trichomoniázu, kvapavku, chlamýdie, herpes, hepatitídu a HIV. Neexistuje žiadny postup na testovanie všetkých existujúcich infekcií. Testy STI možno použiť z niekoľkých dôvodov:
ako diagnostický test na určenie príčiny symptómov alebo choroby
ako skríningový test na zistenie asymptomatickej alebo presymptomatickej infekcie
kontrolovať zdravotný stav potenciálnych sexuálnych partnerov, ak sa plánuje nechránený sex (napríklad na začiatku dlhodobého obojstranne monogamného sexuálneho vzťahu, so súhlasom oboch partnerov na praktizovanie nechráneného sexu, alebo na splodenie potomstva).
ako kontrola pred alebo počas tehotenstva, aby sa zabránilo poškodeniu dieťaťa
ako test po narodení na kontrolu, či dieťa nedostalo pohlavne prenosnú chorobu od matky
zabrániť použitiu kontaminovanej darovanej krvi alebo orgánov
na sledovanie sexuálnych kontaktov infikovaného jedinca
v rámci hromadnej epidemiologickej kontroly
Včasná detekcia a liečba sú spojené so zníženými možnosťami šírenia choroby, ako aj so zlepšenými výsledkami liečby niektorých chorôb. Po infekcii často nasleduje obdobie, počas ktorého bude test STI negatívny. Počas tohto obdobia môže byť infekcia prenosná. Dĺžka tohto obdobia sa líši v závislosti od infekcie a testu. Diagnóza sa môže oneskoriť aj v dôsledku neochoty infikovanej osoby vyhľadať lekársku pomoc. Jedna správa uvádza, že ľudia sa kvôli informáciám o pohlavne prenosných chorobách obracajú skôr na internet ako na zdravotníkov ako na iné sexuálne problémy.
Liečba
V prípadoch vysokého rizika infekcie, ako je znásilnenie, sa môžu použiť kombinácie antibiotík, ako je azitromycín, cefixím a metronidazol. Možnosťou liečby partnerov pacientov (nosičov ochorenia) s diagnózou chlamýdie alebo kvapavky je partnerská terapia, pri ktorej lekár predpíše alebo vystaví lieky pacientovi a jeho partnerovi súčasne, bez potreby ďalšieho testovania partnera.
Epidemiológia
Miera výskytu pohlavne prenosných chorôb zostáva vo väčšine krajín sveta vysoká, napriek diagnostickým a terapeutickým pokrokom, vďaka ktorým sa mnohí pacienti s pohlavne prenosnými chorobami môžu rýchlo stať neinfekčnými a umožňujú rýchle vyliečenie väčšiny chorôb. V mnohých kultúrach zmena sexuálnej morálky a používanie perorálnych kontraceptív odstránili tradičné sexuálne obmedzenia, najmä pre ženy, a lekári aj pacienti majú problém otvorene a úprimne hovoriť o sexuálnych problémoch. Okrem toho vývoj a šírenie rezistentných baktérií (ako sú gonokoky rezistentné na penicilín) sťažuje liečbu niektorých pohlavne prenosných chorôb. Vplyv cestovania najjasnejšie ilustruje rýchle šírenie vírusu AIDS (HIV-1) z Afriky do Európy a Ameriky koncom 70. rokov minulého storočia. Medzi najčastejšie STI medzi sexuálne aktívnymi dospievajúcimi dievčatami so symptómami dolného pohlavného traktu a bez nich patria chlamýdie (10 – 25 %), kvapavka (3 – 18 %), syfilis (0 – 3 %) a trichomóny (8 – 16 %). a vírus herpes simplex (2 – 12 %). Medzi dospievajúcimi chlapcami bez symptómov uretritídy miera výskytu zahŕňa chlamýdie (9 – 11 %) a kvapavku (2 – 3 %). Štúdia CDC z roku 2008 zistila, že 25-40% amerických dospievajúcich dievčat má sexuálne prenosné choroby. AIDS je jednou z hlavných príčin úmrtí v subsaharskej Afrike. HIV/AIDS sa prenáša predovšetkým nechráneným sexom. Viac ako 1,1 milióna ľudí v Spojených štátoch má HIV/AIDS. a tieto choroby neúmerne postihujú Afroameričanov. Hepatitída B sa tiež považuje za pohlavne prenosnú chorobu, pretože sa môže šíriť sexuálnym kontaktom. Najvyššie sadzby sú v Ázii a Afrike, nižšie v Amerike a Európe. Vírusom hepatitídy sa na celom svete nakazili približne dve miliardy ľudí.
Príbeh
K prvému dobre zdokumentovanému prepuknutiu syfilisu v Európe došlo v roku 1494. Choroba vypukla medzi francúzskymi jednotkami obliehajúcimi Neapol počas talianskej vojny v rokoch 1494-98. Príčinou choroby mohla byť výmena, ktorá nasledovala po Kolumbových objavoch. Z Neapola sa choroba rozšírila do celej Európy a zabila viac ako päť miliónov ľudí. Jared Diamond hovorí: "Keď bol syfilis prvýkrát definitívne zdokumentovaný v Európe v roku 1495, u chorých sa často vyvinuli pľuzgiere, ktoré pokrývali telo od hlavy po kolená, čo spôsobilo, že sa ľuďom odlupovala pokožka tváre a v priebehu niekoľkých mesiacov to viedlo k smrti." Choroba bola vtedy oveľa smrteľnejšia ako dnes. Diamond uzatvára: „Do roku 1546 sa choroba rozvinula do choroby so symptómami, ktoré sú nám dnes tak dobre známe.“ Kvapavka je zdokumentovaná najmenej pred 700 rokmi a súvisí s parížskym obvodom, ktorý bol predtým známy ako „Le Clapiers“. Bolo to miesto, kde sa schádzali prostitútky. Pred vynálezom moderných liekov boli pohlavne prenosné choroby vo všeobecnosti nevyliečiteľné a liečba sa obmedzovala na liečbu symptómov choroby. Prvá charitatívna nemocnica na liečbu pohlavných chorôb bola založená v roku 1746 v londýnskej Lock Hospital. Liečba nebola vždy dobrovoľná: v druhej polovici 19. storočia sa na zatýkanie podozrivých prostitútok používali zákony o nákazlivých chorobách. V roku 1924 niekoľko štátov dojednalo Bruselskú dohodu, v ktorej štáty súhlasili s poskytovaním bezplatnej alebo lacnej lekárskej starostlivosti v prístavoch pre obchodných námorníkov s pohlavnými chorobami. Prvou účinnou liečbou pohlavne prenosných chorôb bol salvarsan, liek používaný na liečbu syfilisu. S objavom antibiotík sa veľké množstvo pohlavne prenosných chorôb stalo ľahko liečiteľnými, čo spolu s účinnými kampaňami verejného zdravia proti pohlavne prenosným chorobám viedlo k tomu, že spoločnosť už tieto choroby nepovažuje za vážne zdravotné riziko. Počas tohto obdobia sa uznala dôležitosť sledovania kontaktov pri liečbe STI. Sledovanie sexuálnych partnerov infikovaných jedincov, ich testovanie na infekciu, liečba infikovaných a sledovanie ich kontaktov umožnilo klinikám účinne potlačiť infekcie v bežnej populácii. V 80. rokoch minulého storočia sa v povedomí verejnosti objavila myšlienka, že existujú sexuálne prenosné choroby, ktoré moderná medicína nedokáže vyliečiť, prvou z nich bol genitálny herpes a druhou AIDS. Najmä AIDS má dlhé asymptomatické obdobie, počas ktorého sa HIV (vírus ľudskej imunodeficiencie, ktorý spôsobuje AIDS) môže replikovať a choroba sa môže preniesť na iných, po čom nasleduje obdobie príznakov, ktoré sa rýchlo stane smrteľným, ak sa ochorenie nelieči. HIV/AIDS vstúpil do Spojených štátov z Haiti okolo roku 1969.
"Vírusová choroba Marburg: pôvod, rezervoáre, prenos a usmernenia." (Veľká Británia] GOV.UK. 5. september 2014. Získané 2015-07-03.
Villhauer, Tanya (2005-05-20). "Kondómy zabraňujúce HPV?" Študentské zdravotnícke služby/zdravotníctvo University of Iowa Iowa. Získané 26.07.2009.
Desai, Monica; Woodhall, Sarah C; Nardone, Anthony; Burns, Fiona; Mercey, Danielle; Gilson, Richard (2015). "Aktívne stiahnutie na zvýšenie testovania HIV a STI: systematický prehľad." Sexuálne prenosné infekcie: sextrans–2014–051930. doi:10.1136/sextrans-2014-051930. ISSN 1368-4973
Wilkinson D, Ramjee G, Tolandi M, Rutherford G (2002). Wilkinson D, ed. "Nonoxynol-9 na prevenciu vaginálneho získania pohlavne prenosných infekcií ženami od mužov." Cochrane Database Syst Rev (4): CD003939. doi:10.1002/14651858.CD003939. PMID 12519623
Gavin L, Moskosky S, Carter M, Curtis K, Glass E, Godfrey E, Marcell A, Mautone-Smith N, Pazol K, Tepper N, Zapata L (25. apríla 2014). Divízia reprodukčného zdravia, Národné centrum pre prevenciu chronických chorôb a podporu zdravia, CDC. „Poskytovanie kvalitných služieb plánovaného rodičovstva: Odporúčania CDC a U.S. Úrad pre záležitosti obyvateľstva“. MMWR. Odporúčania a správy: Týždenná správa o chorobnosti a úmrtnosti. Odporúčania a správy / Centrá pre kontrolu chorôb. 63(RR-04): 1–54. PMID 24759690
STI u mužov možno rozdeliť do troch kategórií:
- Infekcie, ktoré spôsobujú lézie na genitáliách (vredy, pupienky a útvary na genitáliách).
- Sexuálne prenosné infekcie, ktoré vedú najmä k zápalu močovej trubice a močovej trubice (uretritída) u mužov.
- Systémové STI, v dôsledku ktorých sa v celom tele objavujú zodpovedajúce symptómy.
Niektoré infekcie (ako je syfilis a kvapavka), ktoré spôsobujú lokálne symptómy alebo uretritídu, môžu tiež spôsobiť poškodenie iných orgánov a rozšíriť sa po celom tele, ak nie sú okamžite liečené.
V závislosti od konkrétnej infekcie môžu genitálne lézie zahŕňať bradavice, bolestivé vredy a pľuzgiere na mužských genitáliách. STI, ktoré vedú k uretritíde, majú skoré príznaky a symptómy často spojené s infekciou močových ciest, vrátane nepohodlia, bolesti alebo pálenia počas močenia a výtoku z močovej rúry.
INKUBAČNÁ DOBA STIS U MUŽOV: TABUĽKA
STI: ZOZNAM INFEKCIÍ U MUŽOV
Nasledujúci zoznam popisuje príznaky, symptómy a liečby najbežnejších pohlavne prenosných infekcií u mužov.
Chlamydia je bakteriálna infekcia, ktorá je bežná medzi sexuálne aktívnymi mladými ľuďmi. Toto ochorenie spôsobuje baktéria Chlamydia trachomatis. Infikovaní sú muži aj ženy, mnohí z nich nemajú žiadne známky ochorenia. Jedným z najčastejších príznakov, ktoré táto infekcia spôsobuje u mužov, je pálenie a nepohodlie pri močení (uretritída). Chlamýdie môžu tiež viesť k zápalu a bolesti v semenníkoch. Chlamýdiová infekcia sa zvyčajne lieči antibiotikami, ako je azitromycín. Niekedy sa môže vyskytnúť druhá infekcia (recidíva), najmä ak sexuálny partner infikovaného muža nie je liečený.
- Kvapavka
Podobne ako chlamýdie, aj kvapavka je bakteriálna infekcia, ktorá nie vždy spôsobuje príznaky a často zostáva nediagnostikovaná, čiže skrytá. Kvapavka tiež niekedy spôsobuje u mužov uretritídu, ktorá má za následok pálenie alebo bolesť pri močení a výtok z močovej trubice. Kvapavka vzniká v dôsledku baktérie Neisseria gonorrhoeae (gonokok). Ak má muž príznaky tohto STI, objavia sa približne 4-8 dní po infekcii. Kvapavka môže tiež spôsobiť infekciu v konečníku a hrdle. Okrem toho sa baktérie (gonokoky) môžu šíriť v tele, čo spôsobuje príznaky, ako sú kožné vyrážky a bolesti kĺbov. Na liečbu kvapavky u mužov sa zvyčajne používajú antibiotiká, ako je Cefiximum. Lekári často predpisujú liečbu chlamýdií spolu s liekmi na kvapavku, pretože tieto dve infekcie sa často vyskytujú súčasne.
- Trichomoniáza
Vírus ľudskej imunodeficiencie (HIV) je najnebezpečnejším STI, pretože spôsobuje dysfunkciu imunitného systému tela. Neexistujú žiadne špecifické príznaky, ktoré by signalizovali infekciu HIV, ale u niektorých mužov sa 2-4 týždne po infekcii objaví horúčka a ochorenie podobné chrípke. Akonáhle vírus začne aktívne potláčať imunitný systém, môžu sa vyvinúť vážne komplikácie, ako sú nezvyčajné (dlhotrvajúce a pretrvávajúce) infekcie, niektoré typy rakoviny a demencia. V súčasnosti je k dispozícii množstvo liekov na oddialenie alebo zabránenie progresie ochorenia.
Vírusy herpes simplex (HSV, HSV) spôsobujú u mužov bolestivé pľuzgierovité vredy (niekoľko podobné pupienkom) na miestach tela, ktoré sa pri pohlavnom styku dostávajú do kontaktu s pokožkou partnera. Môžu sa prenášať akýmkoľvek druhom sexuálneho kontaktu. Typicky herpes typu 1 spôsobuje vredy okolo úst, zatiaľ čo HSV typu 2 (HSV-2) je genitálny herpes, ale oba typy môžu infikovať oblasť genitálií. Rovnako ako u niektorých iných pohlavne prenosných chorôb môže byť muž infikovaný HSV a nemá žiadne alebo len veľmi mierne príznaky. Aj keď viditeľné príznaky zmiznú, infekcia sa môže stále preniesť na inú osobu.
Poškodenie spôsobené HSV má zvyčajne formu bolestivých pľuzgierov, ktoré nakoniec prasknú a vytvoria sa vredy a potom chrasty. U mužov sa rany zvyčajne nachádzajú na penise, miešku, zadku, konečníku, vnútri močovej trubice alebo na koži stehien. Prvé prepuknutie herpetickej infekcie je zvyčajne závažnejšie ako následné prepuknutie a môže byť sprevádzané horúčkou a zdurením lymfatických uzlín.
Infekcia HSV nie je liečiteľná a trvá celý život. Môže kedykoľvek spôsobiť recidívy, hoci počet a závažnosť sa u jednotlivých osôb líšia. Antivírusové lieky môžu znížiť závažnosť a trvanie prepuknutia choroby. U mužov s častými recidívami sa odporúčajú dlhšie kúry antivírusovej terapie (aj keď symptómy už nie sú pozorované).
- Genitálne bradavice (HPV)
Infekcia ľudským papilomavírusom (HPV) je veľmi častá STI. Existuje mnoho typov HPV, ktoré majú rôzne prejavy. Niektoré z nich spôsobujú formácie na tele, ktoré nie sú STI, iné typy sa objavujú po nechránenom pohlavnom styku, čo spôsobuje genitálne bradavice. Niektoré typy HPV sú príčinou prekanceróznych stavov a rakoviny krčka maternice u žien. U väčšiny ľudí s HPV infekciou sa nevyvinú genitálne bradavice ani rakovina a telo sa dokáže s infekciou ubrániť samo. Dnes sa verí, že viac ako 75 % sexuálne aktívnych ľudí sa niekedy v živote nakazilo papilomavírusom. Keď HPV spôsobuje genitálne bradavice u mužov, lézie sa javia ako mäkké, mäsité, vyvýšené výrastky na penise alebo v análnej oblasti. Niekedy sú väčšie a nadobúdajú vzhľad podobný karfiolu.
Neexistuje žiadny liek na HPV, ale často príznaky vírusu zmiznú samy. Ak sa tak nestane, môžete podstúpiť zákrok na odstránenie genitálnych bradavíc (laser, kyslé prípravky alebo tekutý dusík). Chlapci a dievčatá, ktorí ešte nevstúpili do sexuálnej aktivity, sú očkovaní proti najbežnejším a najnebezpečnejším typom HPV.
- Hepatitída - zápal pečene
Hepatitída B a C sú dve vírusové ochorenia, ktoré sa môžu prenášať pohlavným stykom. Vírus hepatitídy B (HBV) aj vírus hepatitídy C (HCV) sa prenášajú kontaktom s krvou infikovanej osoby alebo počas pohlavného styku, podobne ako vírus HIV. Hepatitída B niekedy nespôsobuje žiadne príznaky, ale asi v 50 % prípadov môže spôsobiť akútnu hepatitídu. Nebezpečenstvo nákazy hepatitídou B spočíva v tom, že približne u 5 % infikovaných sa ochorenie stane chronickým. Ľudia s chronickou hepatitídou B sú vystavení zvýšenému riziku vzniku rakoviny pečene. Dnes však už bola vytvorená účinná vakcína na prevenciu tohto ochorenia. Liečba akútneho štádia zahŕňa podpornú starostlivosť a odpočinok, ale muži s chronickou hepatitídou sú liečení aj interferónom alebo antivírusovými liekmi.
Na rozdiel od hep. B, Hepatitída C sa zriedka prenáša sexuálnym kontaktom a zvyčajne sa šíri kontaktom s krvou infikovanej osoby. Tento vírus sa však môže preniesť na muža sexuálnym kontaktom. Väčšina ľudí infikovaných vírusom hepatitídy C nemá žiadne príznaky, takže ochorenie je často pokročilé. Na rozdiel od hepatitídy B má väčšina ľudí s infekciou HCV (75 – 85 % infikovaných) chronickú infekciu s možným poškodením pečene. Proti hepatitíde C zatiaľ neexistuje žiadna vakcína.
- syfilis
Syfilis je bakteriálna infekcia spôsobená Treponema pallidum (treponema pallidum). Ak sa nelieči, choroba postupuje cez tri fázy a môže zostať aj latentná. Počiatočná prezentácia je nebolestivý vred, nazývaný chancre, v mieste genitálií. Chancroid sa vyvinie 10-90 dní po infekcii a ustúpi po 3-6 týždňoch. Syfilis sa dá liečiť antibiotikami, ale ak sa vynechá prvé štádium tejto infekcie, môže sa vyvinúť sekundárny syfilis. Pri sekundárnom syfilise sa ochorenie šíri do iných orgánov, čo spôsobuje rôzne symptómy, ktoré môžu zahŕňať kožnú vyrážku, opuchnuté lymfatické uzliny, artritídu, ochorenie obličiek alebo problémy s pečeňou. Po tomto štádiu bude mať muž dlhé roky latentnú infekciu, po ktorej sa rozvinie terciárny syfilis. Terciárny syfilis môže spôsobiť rôzne závažné stavy, vrátane infekcie mozgu, rozvoja uzlín nazývaných gumma, aneuryzmy aorty, straty zraku a hluchoty. Syfilis sa dnes dá vyliečiť správnou antibiotickou liečbou.
STI TESTY U MUŽOV: AKO TESTOVAŤ
Mnohé pohlavne prenosné choroby sú diagnostikované na základe vizuálneho vyšetrenia (klinický obraz a charakteristické fyzické znaky). Napríklad herpes a syfilis majú zvyčajne zjavné príznaky. Detekcia infekcie často závisí od celkového stavu a imunity tela.
Testovanie na chlamýdie u mužov sa môže vykonať pomocou vzorky moču. V tomto prípade nie je potrebná žiadna príprava, ale aspoň hodinu pred testovaním by ste nemali močiť. Môže sa použiť aj škrabanie. Na zistenie protilátok (ktoré sa objavujú v reakcii na prítomnosť infekcie v tele) sa vyšetruje vzorka krvi, v tomto prípade sa pred jej odberom musíte zdržať jedla najmenej 4 hodiny;
Na stanovenie trichomoniázy možno použiť metódu PCR. V tomto prípade sa na rozbor odoberajú škrabance, sekréty prostaty, ejakulát či ranný moč. Neodporúča sa robiť testy počas liečby antibiotikami, pokiaľ nie sú predpísané lekárom. Test na gonokoky sa vykonáva podobným spôsobom.
Na zistenie HIV, syfilisu a hepatitídy sa zvyčajne používa vzorka krvi. Na diagnostiku herpesu a ľudského papilomavírusu sa najčastejšie odoberá náter alebo škrabanie.
Ktorý lekár by mal dať mužovi test a náter na pohlavne prenosné choroby?
Lekár laboratória (žena alebo muž), v ktorom sa bude štúdia vykonávať, môže mužovi odobrať náter z močovej trubice alebo krv zo žily/prsta na sexuálne prenosné infekcie. Ak plánujete urobiť náter na bezplatnej klinike, možno budete potrebovať stretnutie s testom, ktorý vydá terapeut, urológ, venerológ alebo dermatovenerológ.
V prípade niektorých pohlavne prenosných chorôb možno budete musieť konzultovať s inými odborníkmi, napríklad s gastroenterológom (pre hepatitídu) alebo imunológom (pre HIV).
LIEČBA STIS U MUŽOV
Liečbu STI u mužov môže vykonávať urológ, venerológ alebo dermatovenerológ. Syfilis a kvapavka sa zvyčajne liečia v dermatovenerologickej ambulancii, keďže ide o závažné ochorenia, ktoré si vyžadujú odborný dohľad a dodržiavanie liečebného režimu.
Sexuálne prenosné vírusové infekcie, ako je HPV, môžu zmiznúť samy. Keďže neexistuje žiadna liečba papilómov, liečba genitálnych bradavíc spočíva v ich odstránení.
Hepatitída B a vo väčšej miere hepatitída C môže pretrvávať a rozvinúť sa do chronickej infekcie. Na ich liečbu sa môžu použiť antivírusové lieky a interferón. Lieky proti HIV môžu infekciu kontrolovať, ale vírus úplne nevyliečia. Genitálny herpes je celoživotný, hoci antivírusové lieky môžu znížiť závažnosť a frekvenciu prepuknutia.
Dôsledky pohlavne prenosných chorôb pre zdravie mužov
Bez náležitej liečby sa niektoré pohlavne prenosné choroby začnú šíriť po celom tele a ovplyvňujú celé telo, čo spôsobuje ďalekosiahle následky. Kvapavka a syfilis sú príklady liečiteľných stavov, ktoré môžu spôsobiť vážne následky, ak sa nezachytia včas. Infekcia HIV spôsobuje potlačenie imunity, čo môže viesť k úmrtiu na rakovinu alebo zriedkavé infekcie, hoci liečba môže oddialiť alebo oddialiť imunosupresívne účinky vírusu. Hepatitída B a C môže spôsobiť poškodenie pečene, ktoré niekedy prechádza do zlyhania orgánov. Herpetická infekcia pretrváva počas celého života a môže sa vyskytnúť periodicky. STI môžu tiež spôsobiť neplodnosť.
Prevencia STI u mužov
Používanie kondómov pomáha predchádzať prenosu niektorých pohlavne prenosných chorôb, ale žiadna metóda prevencie nedokáže ochrániť pred infekciou na 100 %. Niekedy STI postihujú oblasti tela, ktoré zvyčajne nie sú chránené kondómom počas pohlavného styku. Ďalším častým dôvodom infekcie je ignorovanie preventívnych opatrení, ak partner nemá viditeľné známky infekcie a symptómy STI, alebo vstúpi do nechráneného kontaktu bez toho, aby čakal na úplné vyliečenie partnera (neprítomnosť viditeľných symptómov neznamená vždy znamená zotavenie). Obmedzenie počtu nechránených sexuálnych kontaktov pomáha znižovať riziko nákazy infekciami a včasná diagnostika s poradenstvom a liečbou pomôže zabrániť ďalšiemu šíreniu sexuálne prenosných infekcií.