Antipiretik untuk anak-anak diresepkan oleh dokter anak. Namun ada situasi darurat demam saat anak perlu segera diberi obat. Kemudian orang tua bertanggung jawab dan menggunakan obat antipiretik. Apa yang diperbolehkan untuk diberikan kepada bayi? Bagaimana cara menurunkan suhu pada anak yang lebih besar? Obat apa yang paling aman?
I. Mogelwang, M.D. Ahli Jantung di Unit Perawatan Intensif Rumah Sakit Hvidovre 1988
Penyakit jantung iskemik (PJK)
Utama penyebab penyakit arteri koroner- kerusakan obstruktif pada arteri koroner utama dan cabang-cabangnya.
Prognosis IHD ditentukan oleh:
jumlah arteri koroner stenotik yang signifikan
keadaan fungsional miokardium
EKG memberikan informasi berikut tentang keadaan miokardium:
miokardium berpotensi iskemik
miokard iskemik
infark miokard akut (MI)
infark miokard sebelumnya
lokalisasi MI
kedalaman MI
ukuran IM
Informasi yang penting untuk pengobatan, kontrol dan prognosis.
ventrikel kiri
Pada IHD, miokardium ventrikel kiri terutama terpengaruh.
Ventrikel kiri dapat dibagi menjadi beberapa segmen:
segmen septum
Segmen apikal
Segmen samping
Segmen posterior
segmen bawah
3 segmen pertama membentuk dinding anterior dan 3 segmen terakhir membentuk dinding posterior. Segmen lateral dengan demikian dapat terlibat dalam infark dinding anterior serta infark dinding posterior.
SEGMEN VENTRIKEL KIRI
LEAD EKG
Sadapan EKG dapat berupa unipolar (turunan dari satu titik), dalam hal ini sadapan tersebut dilambangkan dengan huruf "V" (setelah huruf awal dari kata "tegangan").
Sadapan EKG klasik adalah bipolar (turunan dari dua titik). Mereka ditunjuk dengan angka Romawi: I, II, III.
J: diperkuat
V: timah unipolar
R: kanan (tangan kanan)
L: kiri (tangan kiri)
F: kaki ( kaki kiri)
V1-V6: sadapan dada unipolar
Sadapan EKG mengungkapkan perubahan pada bidang frontal dan horizontal.
|
tangan ke tangan |
Segmen lateral, septum |
|
|
Tangan kanan -> kaki kiri |
||
|
Lengan kiri -> kaki kiri |
segmen bawah |
|
|
(Reinforced unipolar) lengan kanan |
Perhatian! Kemungkinan salah tafsir |
|
|
(Unipolar yang diperkuat) lengan kiri |
Segmen samping |
|
|
(Unipolar yang diperkuat) kaki kiri |
segmen bawah |
|
|
(Unipolar) di tepi kanan sternum |
Segmen Septum/Posterior* |
|
|
(Unipolar) |
||
|
(Unipolar) |
||
|
(Unipolar) |
atas |
|
|
(Unipolar) |
||
|
(Unipolar) pada garis aksila tengah kiri |
Segmen samping |
|
|
* - Gambar cermin V1-V3 dari perubahan segmen posterior |
||
sadapan EKG pada bidang frontal
sadapan EKG pada bidang grizontal


BAYANGAN CERMIN(dengan nilai diagnostik spesifik yang ditemukan di sadapan V1-V3, lihat di bawah)

Penampang ventrikel kanan dan kiri & Segmen ventrikel kiri:
Hubungan antara sadapan EKG dan segmen ventrikel kiri

Kedalaman dan dimensi
PERUBAHAN KUALITATIF EKG

PERUBAHAN EKG KUANTITATIF

LOKALISASI INFAKSI: DINDING ANTERIOR

LOKALISASI INFAKSI: DINDING KEMBALI

V1-V3; KESULITAN YANG SERING terjadi

Infark dan blok cabang bundel (BNP)
BNP ditandai dengan kompleks QRS yang lebar (0,12 detik).
Blok cabang kanan (RBN) dan blok cabang kiri (LBN) dapat dibedakan dengan sadapan V1.
RBN ditandai dengan kompleks QRS lebar positif, dan LBN ditandai dengan kompleks QRS negatif pada sadapan V1.
Paling sering, EKG tidak membawa informasi tentang serangan jantung di LBBB, berbeda dengan RBN.

Perubahan EKG pada infark miokard dari waktu ke waktu

Infark miokard dan EKG diam
Infark miokard dapat berkembang tanpa munculnya perubahan EKG spesifik pada kasus LBBB, tetapi juga pada kasus lain.
Pilihan EKG untuk infark miokard:
MI subendokardial
MI transmural
tidak ada perubahan spesifik
EKG untuk dugaan penyakit jantung koroner
Tanda-tanda spesifik penyakit jantung koroner:
Iskemia/Infark?
Dalam kasus serangan jantung:
Subendokardial/transmural?
Lokalisasi dan dimensi?
Perbedaan diagnosa

KUNCI DIAGNOSIS EKG PENYAKIT JANTUNG KORONER
|
PD KopT - tersangka KopT |
||||||||||||
|
Serikat: |
Simbol EKG: |
|
1. Iskemia segmen anterior 2. Iskemia segmen bawah 3. MI inferior subendokardial 4. MI inferior-posterior subendokardial 5. MI posterolateral inferior subendokardial 6. Infark anterior subendokardial (umum) 7. MI inferior akut 8. MI posterior akut 9. MI kentut akut 10. MI inferior transmural 11. MI posterior transmural 12. MI anterior transmural (umum) (septal-apikal-lateral) * Gambar cermin (nol) ST G terlihat tidak hanya dengan MI posterior, dalam hal ini disebut perubahan timbal balik. Untuk kesederhanaan, ini dirilis dalam konteks. Bayangan cermin ST G dan ST L tidak dapat dibedakan. |
Pada EKG dengan infark miokard (foto 1), dokter dengan jelas melihat tanda-tanda nekrosis jaringan jantung. Kardiogram jika terjadi serangan jantung adalah metode diagnostik yang andal dan memungkinkan Anda menentukan tingkat kerusakan jantung.

Menguraikan EKG untuk infark miokard
Elektrokardiogram adalah metode penelitian yang aman, dan jika diduga serangan jantung, itu tidak tergantikan. EKG pada infark miokard didasarkan pada pelanggaran konduksi jantung, mis. pada area kardiogram tertentu, dokter akan melihat perubahan abnormal yang mengindikasikan adanya serangan jantung. Untuk mendapatkan informasi yang dapat dipercaya, dokter menggunakan 12 elektroda saat mengambil data. Kardiogram untuk infark miokard(foto 1) mendaftarkan perubahan tersebut berdasarkan dua fakta:
- pada seseorang dengan serangan jantung, proses eksitasi kardiomiosit terganggu, dan ini terjadi setelah nekrosis sel;
- di jaringan jantung yang terkena serangan jantung, terganggu keseimbangan elektrolit- kalium sebagian besar meninggalkan patologi jaringan yang rusak.
Perubahan ini memungkinkan untuk mencatat garis pada elektrokardiograf, yang merupakan tanda gangguan konduksi. Mereka tidak segera berkembang, tetapi hanya setelah 2-4 jam, tergantung pada kemampuan kompensasi tubuh. Namun demikian, kardiogram jantung selama serangan jantung menunjukkan tanda-tanda yang menyertainya, yang memungkinkan untuk menentukan pelanggaran jantung. Tim ambulans kardiologi mengirimkan foto dengan transkrip ke klinik tempat mereka akan menerima pasien seperti itu - ahli jantung akan dipersiapkan sebelumnya untuk pasien yang serius.
Sepertinya infark miokard pada EKG(foto di bawah) sebagai berikut:
- tidak adanya gelombang R sama sekali atau penurunan ketinggian yang signifikan;
- sangat dalam, gelombang Q celup;
- tinggi segmen S-T di atas tingkat isolasi;
- adanya gelombang T negatif.
Elektrokardiogram juga menunjukkan berbagai tahapan serangan jantung. Serangan jantung pada EKG(foto dalam gal.) bisa subakut, ketika perubahan kerja kardiomiosit baru mulai muncul, akut, akut dan pada tahap jaringan parut.
Juga, elektrokardiogram memungkinkan dokter untuk mengevaluasi parameter berikut:
- untuk mendiagnosis fakta serangan jantung;
- tentukan area di mana perubahan patologis telah terjadi;
- menetapkan resep perubahan yang telah terjadi;
- memutuskan taktik merawat pasien;
- memprediksi kemungkinan kematian.
Infark miokard transmural adalah salah satu jenis kerusakan jantung yang paling berbahaya dan parah. Ini juga disebut macrofocal atau Q-infarction. Kardiogram setelah infark miokard(foto di bawah) dengan lesi makrofokal menunjukkan bahwa zona kematian sel jantung menangkap seluruh ketebalan otot jantung.

infark miokard
Infark miokard merupakan konsekuensi dari penyakit jantung koroner. Paling sering, aterosklerosis pembuluh jantung, kejang atau penyumbatan menyebabkan iskemia. terjadi serangan jantung(foto 2) juga dapat terjadi akibat pembedahan jika arteri diikat atau dilakukan angioplasti.
Infark iskemik melewati empat tahap perjalanan proses patologis:
- iskemia, di mana sel-sel jantung berhenti menerima jumlah oksigen yang diperlukan. Tahap ini bisa berlangsung cukup lama, karena tubuh mengaktifkan semua mekanisme kompensasi untuk memastikan fungsi jantung yang normal. Mekanisme langsung iskemia adalah penyempitan pembuluh jantung. Sampai titik tertentu, otot jantung mengatasi kekurangan sirkulasi darah, tetapi ketika trombosis mempersempit pembuluh darah ke ukuran kritis, jantung tidak lagi dapat mengkompensasi kekurangan tersebut. Ini biasanya membutuhkan penyempitan arteri sebesar 70 persen atau lebih;
- kerusakan yang terjadi langsung pada kardiomiosit, yang dimulai dalam waktu 15 menit setelah penghentian sirkulasi darah di area yang rusak. Serangan jantung berlangsung kurang lebih 4-7 jam. Di sinilah pasien memulai tanda-tanda khas serangan jantung - nyeri di belakang tulang dada, berat, aritmia. Serangan jantung besar-besaran(foto di bawah) - hasil serangan yang paling parah, dengan kerusakan seperti itu, zona nekrosis dapat mencapai lebar hingga 8 cm;
- nekrosis - nekrosis sel jantung dan penghentian fungsinya. Dalam hal ini, kematian kardiomiosit terjadi, nekrosis tidak memungkinkan mereka untuk menjalankan fungsinya;
- jaringan parut - penggantian sel mati dengan formasi jaringan ikat yang tidak mampu menjalankan fungsi prekursor. Proses seperti itu dimulai segera setelah nekrosis, dan sedikit demi sedikit, selama 1-2 minggu, bekas luka jaringan ikat dari serat fibrin terbentuk di jantung di lokasi kerusakan.
Infark serebral hemoragik adalah kondisi terkait dalam hal mekanisme kerusakan, namun merupakan pelepasan darah dari pembuluh otak, yang mengganggu kerja sel.

Jantung setelah serangan jantung
Jantung setelah infark miokard(foto 3) mengalami proses kardiosklerosis. Jaringan ikat, yang menggantikan kardiomiosit, berubah menjadi bekas luka yang kasar - ini dapat dilihat oleh ahli patologi selama otopsi orang yang mengalami infark miokard.
Bekas luka setelah infark miokard memiliki ketebalan, panjang dan lebar yang berbeda. Semua parameter ini memengaruhi aktivitas jantung selanjutnya. Area sklerosis yang dalam dan luas disebut infark ekstensif. Pemulihan setelah patologi semacam itu sangat sulit. Dengan mikrosklerosis, serangan jantung, seperti, dapat menyebabkan kerusakan minimal. Seringkali, pasien bahkan tidak tahu bahwa mereka menderita penyakit seperti itu, karena gejalanya minimal.
Bekas luka di jantung setelah serangan jantung(foto di gal.) tidak sakit di masa depan dan tidak terasa sekitar 5-10 tahun setelah serangan jantung, namun hal itu memicu redistribusi beban jantung ke area sehat, yang sekarang harus dilakukan lebih banyak pekerjaan. Setelah waktu tertentu, jantung setelah serangan jantung (foto di bawah) terlihat lelah - organ tidak dapat melakukan beban, penyakit iskemik penyakit jantung pada pasien semakin parah, ada rasa sakit di jantung, sesak napas, cepat lelah, diperlukan dukungan medis yang konstan.
Galeri foto infark miokard
infark miokard ST elevasi (STEMI) tergantung pada lokalisasi dapat dikaitkan dengan salah satu dari dua jenis: MI lokalisasi anterior dan MI lokalisasi posterior.
MI anterior berkembang karena oklusi arteri koroner kiri dan/atau cabangnya
Dengan infark miokard anterior, perubahan EKG yang lebih jelas terekam pada sadapan dada daripada sadapan ekstremitas.
Pada infark miokard (MI) akut atau "segar" lokalisasi anterior, elevasi segmen ST yang berbeda dan gelombang T positif (deformitas monophasic) dicatat, terutama berbeda di sadapan dada V1-V6, tergantung pada ukuran zona infark. Gelombang Q mungkin besar.
Dengan infark miokard (MI) "lama" dari lokalisasi anterior, deformasi monofasik segmen ST tidak lagi ada. Gelombang Q besar, depresi segmen ST, dan gelombang T negatif terekam di semua atau sebagian sadapan dada V1-V6, bergantung pada ukuran zona infark.
Hasil tes darah untuk penanda nekrosis miokard positif.
Pada infark miokard(MI) lokalisasi anterior, zona nekrosis terletak di dinding anterior ventrikel kiri. Infark RV sangat jarang. MI anterior disebabkan oleh oklusi arteri koroner kiri atau cabangnya.
EKG tanda-tanda infark miokard(MI) dinding anterior pada sadapan dada dan sadapan ekstremitas berbeda. Pertama-tama, penting untuk mengevaluasi perubahan EKG pada lead ekstremitas. Pada lead I, II, III, aVR, aVL dan aVF, tanda-tanda MI kurang jelas. Pada fase akut MI, hanya sedikit peningkatan segmen ST yang mungkin terjadi pada sadapan I, dan terkadang pada sadapan II dan aVL; gelombang T di sadapan ini positif. Jadi, pada sadapan ini, deformasi monofasik segmen ST dapat direkam, tetapi kurang jelas dibandingkan pada sadapan dada.
Perubahan yang berbeda dengan infark miokard(MI) lokalisasi anterior dicatat di sadapan dada. Pada sadapan V1-V4 atau V4-V6, dan dengan MI ekstensif lokalisasi anterior, tanda-tanda MI yang jelas terekam pada sadapan V1-V6. Bergantung pada ukuran zona MI, perubahan ini dapat terjadi di seluruh dinding anterior, mis. semakin besar zona infark, semakin banyak sadapan yang mengalami perubahan karakteristik.
DI DALAM sadapan dada V1-V6 dengan infark miokard yang luas(MI) dari lokalisasi anterior, peningkatan yang signifikan pada segmen ST dan gelombang T positif (deformasi monophasic) dicatat. Deformitas monofasik pada sadapan dada ini adalah yang paling penting tanda diagnostik infark miokard akut pada dinding anterior. Karena sadapan ini terletak tepat di atas miokardium yang terkena, elevasi segmen ST pada banyak kasus MI dinding anterior lebih menonjol daripada MI dinding posterior dan tidak dapat dilewatkan.

Diasumsikan bahwa semakin sedikit waktu berlalu setelah serangan jantung, semakin banyak elevasi segmen ST dan gelombang T positif, sehingga gelombang T positif dan bisa sangat tinggi. Kadang-kadang gelombang T asfiksia dapat direkam.
gelombang Q besar opsional, meskipun mungkin sudah muncul pada tahap akut penyakit. Gelombang Q besar ditandai dengan sangat dalam atau lebar, atau kombinasi keduanya. Gelombang R biasanya kecil atau hampir tidak terlihat.
Setelah selang fase akut atau kapan infark miokard "lama".(MI) dinding anterior, elevasi segmen ST tidak terdeteksi, tetapi gelombang Q yang dalam terekam di sadapan I dan aVL. Pada sadapan ini, gelombang T seringkali negatif. Namun, pada sadapan ekstremitas, perubahan yang dijelaskan, seperti pada kasus MI stadium akut, tidak begitu jelas diekspresikan.
Di lead dada, tanda-tanda karakteristik infark miokard "lama".(MI), serta infark miokard (MI) "segar", lebih jelas. Jadi, pada sadapan V1-V4, dan dengan MI ekstensif pada sadapan V1-V6, gelombang Q yang melebar dan dalam terekam (tanda nekrosis). Perubahan gelombang Q ini lebih jelas pada infark anterior daripada MI inferior.

Terutama karakteristik dari infark miokard (MEREKA) lokalisasi anterior adalah penurunan amplitudo gelombang R, mis. gelombang R kecil yang biasanya ada di sadapan V1-V3 menghilang dan kompleks QS muncul. Ini adalah tanda penting MI yang menarik perhatian. Jika gelombang Q sangat besar, terkadang diikuti oleh gelombang R yang sangat kecil, yang, bagaimanapun, mungkin sama sekali tidak ada. Kemudian, gelombang R dapat muncul kembali, secara bertahap meningkatkan amplitudonya.
Bersamaan dengan gelombang Q yang besar dalam diagnosis infark miokard (MI) "lama", peran penting juga dimainkan oleh perubahan interval ST. Jadi dalam kasus tertentu, gelombang T negatif yang dalam dan runcing (gelombang T koroner) muncul di sadapan V1-V6. Selain itu, depresi segmen ST juga dicatat. Semakin banyak waktu telah berlalu sejak timbulnya MI anterior, semakin sedikit kedalaman gelombang T negatif dan semakin sedikit depresi segmen ST di sadapan dada.
Pada infark miokard(MI) lokalisasi anterior dan posterior pada kasus yang parah pada tahap akut, gelombang P atrium kiri dapat muncul.
Ada juga kemungkinan gangguan irama jantung dalam bentuk takikardia sinus, ekstrasistol ventrikel, dan takikardia ventrikel.
Gambaran EKG pada infark miokard dinding anterior:
Oklusi arteri koroner kiri atau cabangnya
Nekrosis miokard pada dinding anterior
Pada stadium akut: elevasi segmen ST dan gelombang T positif (di semua sadapan V1-V6 atau di beberapa di antaranya, tergantung besar kecilnya zona nekrosis)
Pada tahap kronis: gelombang T negatif dalam dan gelombang Q besar
Hasil positif tes darah untuk creatine kinase dan troponin
 Infark miokard (MI) dinding anterior dengan elevasi segmen ST (stadium I) (MI dinding anterior akut).
Infark miokard (MI) dinding anterior dengan elevasi segmen ST (stadium I) (MI dinding anterior akut).
Peningkatan yang signifikan pada segmen ST dan gelombang T positif, yang tercatat terutama pada sadapan V1-V4, mengindikasikan stadium akut MI dinding anterior.
Data tambahan: putaran sumbu listrik jantung ke kiri (S>R pada sadapan II, tipe EKG kiri), interval PQ pendek (0,11-0,12 detik), misalnya pada sadapan II.
 Infark miokard (MI) "Lama" pada dinding anterior. Gelombang Q besar di sadapan V1-V3.
Infark miokard (MI) "Lama" pada dinding anterior. Gelombang Q besar di sadapan V1-V3. Gelombang T di sadapan I, aVL, serta V2-V6 negatif.
Tidak adanya elevasi segmen ST yang berbeda dalam kasus ini memungkinkan untuk mendiagnosis infark miokard (MI) "lama" lokalisasi anterior.
 EKG dan angiogram koroner pasien 4 tahun setelah infark miokard (MI).
EKG dan angiogram koroner pasien 4 tahun setelah infark miokard (MI).
MI ekstensif "lama" dari dinding anterior, dipersulit oleh pembentukan aneurisma.
Gelombang Q kecil, sedikit elevasi ST, dan muncul inversi gelombang T di sadapan I dan aVL.
Gelombang Q besar, elevasi ST memanjang, dan gelombang T positif di sadapan V2-V5 (tanda aneurisma LV).
Elektrokardiografi (EKG) adalah metode yang banyak digunakan untuk mendiagnosis penyakit kardiovaskular. Selama pemeriksaan dicatat perbedaan potensial listrik yang terjadi pada sel-sel jantung selama bekerja.
Dengan infark miokard, rangkaian muncul di EKG ciri ciri, yang dapat digunakan untuk menyarankan waktu timbulnya penyakit, ukuran dan lokalisasi lesi. Pengetahuan ini memungkinkan diagnosis dan pengobatan tepat waktu.
- I, II, III - bipolar standar dari anggota badan;
- aVR, aVL, aVF - tungkai unipolar yang diperkuat;
- V1, V2, V3, V4, V5, V6 - enam dada unipolar.
- 1. Akut - jangka waktu beberapa jam hingga dua minggu setelah serangan jantung.
- 2. Subakut - jangka waktu hingga 1,5–2 bulan sejak awal penyakit.
- 3. Cicatricial - tahap di mana rusak otot diganti dengan penghubung.
Tunjukkan semua
Kardiogram normal
EKG mencerminkan perbedaan potensial yang terjadi ketika bagian jantung tereksitasi selama kontraksi. Registrasi impuls dilakukan dengan menggunakan elektroda yang dipasang di berbagai bagian tubuh. Ada lead tertentu yang berbeda satu sama lain di area tempat pengukuran dilakukan.
sadapan dada
Biasanya kardiogram diambil dalam 12 sadapan:
Dalam beberapa situasi, lead tambahan digunakan - V7, V8, V9. Dalam proyeksi setiap elektroda positif terdapat bagian tertentu dari dinding otot jantung. Oleh perubahan EKG di salah satu lead, dapat diasumsikan di bagian organ mana fokus kerusakan berada.

EKG normal, gelombang, interval dan segmen
Saat otot jantung (miokardium) rileks, garis lurus dipasang pada kardiogram - isoline. Bagian eksitasi tercermin pada pita dalam bentuk gigi yang membentuk segmen dan kompleks. Jika gigi terletak di atas isolin dianggap positif, jika di bawah dianggap negatif. Jarak antara mereka disebut interval.
Gelombang P mencerminkan proses kontraksi atrium kanan dan kiri, kompleks QRS mencatat naik turunnya eksitasi di ventrikel. Segmen RS-T dan gelombang T menunjukkan bagaimana hasil relaksasi miokard.

EKG untuk infark miokard
Infark miokard adalah penyakit di mana kematian (nekrosis) sebagian jaringan otot jantung terjadi. Alasan terjadinya adalah pelanggaran akut aliran darah di pembuluh yang memberi makan miokardium. Perkembangan nekrosis didahului oleh perubahan reversibel - iskemia dan kerusakan iskemik. Tanda-tanda karakteristik dari kondisi ini dapat direkam pada EKG pada awal penyakit.

Fragmen EKG dengan elevasi segmen ST, koroner T
Dengan iskemia, struktur dan bentuk gelombang T, posisi segmen RS-T berubah pada kardiogram. Proses pemulihan potensi awal sel-sel ventrikel jika terjadi pelanggaran nutrisi berlangsung lebih lambat. Dalam hal ini, gelombang T menjadi lebih tinggi dan lebih lebar. Ini disebut "T koroner". Dimungkinkan untuk mendaftarkan T negatif pada sadapan dada, tergantung pada kedalaman dan lokasi lesi otot jantung.
Kekurangan aliran darah yang berkepanjangan di miokardium menyebabkan kerusakan iskemiknya. Pada EKG hal ini tercermin dalam bentuk pergeseran segmen RS-T yang normalnya pada isoline. Dengan lokalisasi dan volume proses patologis yang berbeda, itu akan naik atau turun.
Infark otot jantung berkembang di dinding ventrikel. Jika nekrosis mempengaruhi area miokardium yang luas, mereka berbicara tentang lesi fokus besar. Di hadapan banyak fokus kecil - tentang fokus kecil. Kerusakan indikator saat menguraikan kardiogram akan terdeteksi pada sadapan, elektroda positif yang terletak di atas tempat kematian sel. Perubahan mirror-reciprocal sering direkam dalam sadapan yang berlawanan.

Infark fokal besar
Area mati miokardium tidak berkurang. Pada sadapan yang dipasang di area nekrosis, perubahan kompleks QRS terdeteksi - peningkatan gelombang Q dan penurunan gelombang R. Bergantung pada lokasi lesi, sadapan tersebut akan direkam pada sadapan yang berbeda.
Proses fokal besar dapat menutupi seluruh ketebalan miokardium atau bagiannya yang terletak di bawah epikardium atau endokardium. Kerusakan total disebut transmural. Tanda utamanya adalah munculnya kompleks QS dan tidak adanya gelombang R. Dengan nekrosis parsial dinding otot, Q patologis dan R rendah terdeteksi. Durasi Q melebihi 0,03 detik, dan amplitudonya menjadi lebih dari 1/ 4 gelombang R.
Dengan serangan jantung, tiga proses patologis yang ada secara bersamaan - iskemia, cedera iskemik dan nekrosis. Seiring waktu, zona infark meluas karena kematian sel yang berada dalam keadaan kerusakan iskemik. Saat aliran darah pulih, area iskemia berkurang.
Perubahan yang terekam pada film EKG bergantung pada waktu perkembangan infark. Tahapan:

Tahap akut

Perubahan EKG pada infark miokard secara bertahap
15–30 menit setelah serangan jantung, zona iskemia subendokard terdeteksi di miokardium - pelanggaran suplai darah ke serat otot di bawah endokardium. Gelombang T koroner yang tinggi tampak pada EKG. Terdapat pergeseran segmen RS-T di bawah isoline. Manifestasi awal penyakit ini jarang dicatat, biasanya pasien belum mencari pertolongan medis.
Beberapa jam kemudian, kerusakan mencapai epikardium, segmen RS-T bergeser ke atas dari isoline dan menyatu dengan T, membentuk kurva halus. Selanjutnya, di bagian yang terletak di bawah endokardium, fokus nekrosis muncul, yang ukurannya bertambah dengan cepat. Q patologis mulai terbentuk Saat zona infark meluas, Q semakin dalam dan memanjang, RS-T turun ke isoline, dan gelombang T menjadi negatif.
Tahap subakut
Area nekrosis menjadi stabil, area kerusakan iskemik berkurang karena kematian beberapa sel dan pemulihan aliran darah pada sel lainnya. Kardiogram menunjukkan tanda-tanda infark dan iskemia - Q atau QS patologis, T negatif. RS-T terletak di isoline. Secara bertahap, zona iskemik berkurang dan amplitudo T berkurang, menjadi halus atau menjadi positif.
Tahap cicatricial
Jaringan ikat yang menggantikan jaringan otot mati tidak berpartisipasi dalam eksitasi. Elektroda yang terletak di atas bekas luka memperbaiki gelombang Q atau kompleks QS. Dalam bentuk ini, EKG disimpan selama bertahun-tahun atau seumur hidup pasien. RS-T ada di isoline, T dihaluskan atau sedikit positif. Gelombang T negatif juga sering terlihat di area yang diganti.
Infark fokal kecil

Tanda-tanda serangan jantung pada berbagai kedalaman kerusakan miokard
Kerusakan kecil pada otot jantung tidak mengganggu proses eksitasi. Kompleks Q dan QS patologis tidak akan ditentukan pada kardiogram.
Pada infark fokus kecil, perubahan pada film EKG disebabkan oleh iskemia dan kerusakan iskemik pada miokardium. Penurunan atau peningkatan segmen RS-T terdeteksi, gelombang T negatif direkam pada sadapan yang terletak di sebelah nekrosis. Gelombang T biphasic dengan komponen negatif yang diucapkan sering diperbaiki. Saat kematian sel otot terletak di dinding belakang, hanya perubahan timbal balik yang dimungkinkan - T koroner di V1-V3. Prospek V7-V9, di mana area ini diproyeksikan, tidak termasuk dalam standar diagnostik.
Nekrosis luas dari ventrikel kiri anterior terlihat di semua sadapan dada, I dan aVL. Perubahan timbal balik - penurunan RS-T dan T positif tinggi, dicatat dalam aVF dan III.
Bagian atas dinding anterior dan lateral berada di luar sadapan yang terekam. Dalam hal ini diagnosisnya sulit, tanda penyakit ditemukan pada I dan aVL atau hanya pada aVL.
Kerusakan dinding belakang
Diafragma posterior, atau infark dinding bawah ventrikel kiri, didiagnosis dengan sadapan III, aVF, dan II. Tanda timbal balik - mungkin dalam I, aVL, V1-V3.
Nekrosis basal posterior lebih jarang terjadi. Perubahan iskemik diperbaiki ketika elektroda tambahan V7-V9 diterapkan dari belakang. Asumsi serangan jantung lokalisasi ini dapat dibuat dengan adanya manifestasi cermin pada V1-V3 - T tinggi, peningkatan amplitudo gelombang R.
Lesi ventrikel posterior terlihat pada sadapan V5, V6, II, III, dan aVF. Dalam V1-V3, tanda timbal balik dimungkinkan. Dengan proses umum, perubahan mempengaruhi III, aVF, II, V5, V6, V7 -V9.
Untuk menegakkan diagnosis "infark miokard", gunakan peralatan khusus - elektrokardiograf (EKG). Metode penentuan fakta penyakit ini cukup sederhana dan informatif. Perlu dicatat bahwa versi portabel dari peralatan ini juga digunakan dalam pengobatan, yang memungkinkan untuk mengenali kerusakan otot jantung pasien di rumah untuk memantau kesehatan orang yang mereka cintai, bahkan tanpa keterlibatan spesialis bersertifikat. Di institusi medis, peralatan elektrokardiografi multisaluran digunakan, yang dengan sendirinya mendekripsi data yang diterima.
Infark miokard tipe 2 - kejang dan disfungsi sistem peredaran darah
Fitur suplai darah miokard
 Elektrokardiogram atau EKG menunjukkan serangan jantung, yang dapat terjadi karena berbagai alasan.
Elektrokardiogram atau EKG menunjukkan serangan jantung, yang dapat terjadi karena berbagai alasan. Pertama-tama, saya ingin mencatat mekanisme aliran darah. Miokardium disuplai dengan darah dari arteri, yang dimulai dari bagian awal aorta yang melebar, yang disebut bohlam. Mereka mengisi dengan darah pada fase diastol, dan pada fase lainnya - sistol - aliran darah diakhiri dengan penutup katup aorta, yang mulai beraksi di bawah kontraksi miokardium itu sendiri.
Dari arteri koroner (koroner) kiri, 2 cabang berangkat, yang masuk ke batang yang sama ke atrium kiri. Mereka disebut cabang anterior descending dan envelope. Cabang-cabang ini memberi makan bagian-bagian jantung berikut:
- ventrikel kiri: posterior dan anterolateral;
- meninggalkan Atrium;
- dari ventrikel kanan sebagian dinding anterior;
- 2/3 dari septum interventrikular;
- nodus AV.
Benar Arteri koroner(PC) berasal dari tempat yang sama dengan yang kiri. Kemudian berjalan di sepanjang sulkus koroner, melewatinya dan membungkuk di sekitar ventrikel kanan (RV), melewati dinding jantung posterior dan memberi makan sulkus interventrikular posterior.
Darah yang mengalir melalui arteri ini memungkinkan area berikut berfungsi:
- atrium kanan;
- dinding posterior pankreas;
- bagian dari ventrikel kiri;
- 1/3 dari septum interventrikular (IVS).
"Jalan raya" diagonal darah berangkat dari VA kanan, yang memberi makan bagian jantung:
- dinding anterior ventrikel kiri;
- 2/3 MZHP;
- atrium kiri (LA).
Dalam separuh kasus, cabang diagonal lainnya berangkat dari arteri koroner, dan separuh lainnya - cabang median.
Ada beberapa jenis suplai darah koroner:
- Dalam 85 persen kasus, dinding posterior disuplai dari CA kanan.
- Dalam 7-8% - dari CA kiri.
- Pasokan darah seragam dari CA kanan dan kiri.
Dengan "pembacaan" kardiogram yang kompeten yang diperoleh selama infark miokard, Anda perlu melihat semua tanda, memahami proses yang terjadi di jantung, dan menafsirkannya secara akurat. Ada dua jenis tanda serangan jantung: langsung dan timbal balik.
Tanda langsung termasuk yang direkam oleh elektroda. Tanda balik (timbal balik) berlawanan dengan tanda langsung, catat nekrosis dinding jantung bagian belakang. Saat menganalisis elektrokardiogram pasien, penting untuk mengetahui apa itu gelombang Q abnormal dan elevasi segmen ST abnormal.
Gelombang Q disebut patologis dalam kondisi berikut:
- Tersedia dalam sadapan V1-V.
- Di sadapan dada V4-V6 25 persen lebih tinggi dari tinggi R.
- Pada I dan II 15% lebih tinggi dari R.
- Di III, kelebihan dari R adalah 60%.
- Di semua V-lead, segmennya 1 mm lebih tinggi dari isoline, kecuali dada.
- Pada sadapan dada 1-3, segmen dilampaui 2,5 mm dari isolin, dan pada sadapan 4-6 hingga ketinggian lebih dari 1 mm.
Untuk mencegah perluasan area nekrosis, diperlukan diagnosis infark miokard yang tepat waktu dan konstan.
 Tabel tersebut menunjukkan seperti apa daftar data kerja otot jantung dan deskripsi tahap nekrosis pada mereka
Tabel tersebut menunjukkan seperti apa daftar data kerja otot jantung dan deskripsi tahap nekrosis pada mereka Infark miokard pada EKG: decoding
 Foto menunjukkan EKG untuk infark miokard
Foto menunjukkan EKG untuk infark miokard Untuk menguraikan data yang diterima oleh ahli jantung, Anda perlu mengetahui nuansa tertentu. Pada selembar kertas yang direkam, segmen dengan dan tanpa gigi diamati dengan jelas. Mereka ditandai dengan huruf Latin, yang bertanggung jawab atas data yang diambil dari salah satu bagian otot jantung. Gigi ini adalah indikator EKG, kriteria infark miokard.
- Q - menunjukkan iritasi jaringan ventrikel;
- R - puncak otot jantung;
- S - memungkinkan Anda menganalisis tingkat iritasi pada dinding septum interventrikular. Vektor S diarahkan kembali ke vektor R;
- T - "istirahat" dari ventrikel otot jantung;
- ST - waktu (segmen) "istirahat".
Untuk mengambil data dari berbagai bagian otot jantung, biasanya digunakan 12 elektroda. Untuk pendaftaran serangan jantung, elektroda dipasang sisi kiri dada (tetap pada sadapan V1-V6).
Saat "membaca" diagram yang dihasilkan, dokter menggunakan teknik menghitung panjang antar osilasi. Setelah menerima data, dimungkinkan untuk menganalisis ritme detak jantung, sedangkan gigi menunjukkan kekuatan kontraksi jantung. Untuk menentukan pelanggaran, Anda perlu menggunakan algoritme berikut:
- Menganalisis data ritme dan kontraksi otot jantung.
- Hitung panjang antara osilasi.
- Menghitung poros listrik hati.
- Untuk mempelajari kompleks indikasi di bawah nilai Q, R, S.
- Lakukan analisis segmen ST.
Perhatian! Jika terjadi serangan infark miokard tanpa elevasi segmen ST, maka penyebabnya bisa jadi pecahnya plak lemak yang terbentuk di pembuluh darah. Hal ini menyebabkan pembekuan darah aktif dengan pembentukan bekuan darah.
Tanda-tanda infark miokard pada EKG
Infark miokard memiliki manifestasi dari berbagai tingkat kompleksitas. Ada 4 jenis (tahapan) infark miokard yang dapat dilacak pada kardiogram pasien.
Tahap akut
 Manifestasi timbulnya nekrosis bisa dipahami dengan nyeri di dada
Manifestasi timbulnya nekrosis bisa dipahami dengan nyeri di dada Tahap pertama dapat berlangsung hingga tiga hari, menjadi yang paling akut selama perjalanan penyakit. Pada tahap awal tahap pertama infark miokard, nekrosis terbentuk - area yang rusak, yang dapat terdiri dari dua jenis: infark miokard transmural dan intramural. EKG selama periode ini berisi perubahan berikut dalam indikasi kerja jantung:
- Segmen ST terangkat, membentuk busur cembung - elevasi.
- Segmen ST bertepatan dengan gelombang T positif - monofase.
- Bergantung pada tingkat keparahan nekrosis, gelombang R akan berkurang tingginya.
Dan perubahan timbal balik, masing-masing, terdiri dari peningkatan gelombang R.
Tahap akut
 Varietas tahapan serangan jantung: dari tahap kedua, tahap penyakit yang lebih lama dimulai
Varietas tahapan serangan jantung: dari tahap kedua, tahap penyakit yang lebih lama dimulai Ini diikuti oleh tahap kedua, yang bisa bertahan 2-3 minggu. Ada penurunan fokus nekrosis. Saat ini, tanda-tanda EKG infark miokard dan iskemia muncul karena kardiomiosit mati pada periode akut infark miokard. Pada EKG pada periode akut, indikasi sensor elektronik berikut dicatat:
- Segmen ST dekat dengan isoline dibandingkan dengan data yang diperoleh pada tahap pertama, tetapi masih di atasnya.
- Patologi QS dan QR masing-masing terbentuk pada lesi trans dan non-transmural otot jantung.
- Gelombang T simetris negatif terbentuk.
Perubahan timbal balik berlawanan: gelombang T bertambah tinggi, dan segmen ST naik ke isoline.
Tahap subakut dari infark miokard
Durasi tahap ketiga dalam urutan tersebut bahkan lebih lama - hingga 7-8 minggu. Saat ini, penyakit mulai stabil, nekrosis diamati dalam ukuran sebenarnya. Pada periode ini, indikasi serangan jantung pada EKG adalah sebagai berikut:
- Segmen ST sejajar dengan isoline.
- Patologi QR dan QS tetap ada.
- Gelombang T mulai semakin dalam.
Bekas luka
Tahap terakhir infark miokard, mulai dari minggu ke-5. Panggung tersebut menerima nama yang mirip karena bekas luka mulai terbentuk di lokasi nekrosis. Area bekas luka ini tidak memiliki aktivitas listrik dan fisiologis. Tanda-tanda jaringan parut ditampilkan pada EKG dengan tanda-tanda berikut:
- Gelombang Q patologis tersedia. Perlu diingat bahwa dengan penyakit trans dan non-transmural, masing-masing patologi kompleks QS dan QR diamati.
- Segmen ST sejajar dengan isoline.
- Gelombang T positif, tertekan, atau diratakan (diratakan).
Selama periode ini, gigi patologis mungkin hilang sama sekali dan EKG tidak akan dapat mendeteksi serangan jantung yang telah terjadi.
Cara mengenali lokasi nekrosis yang tepat
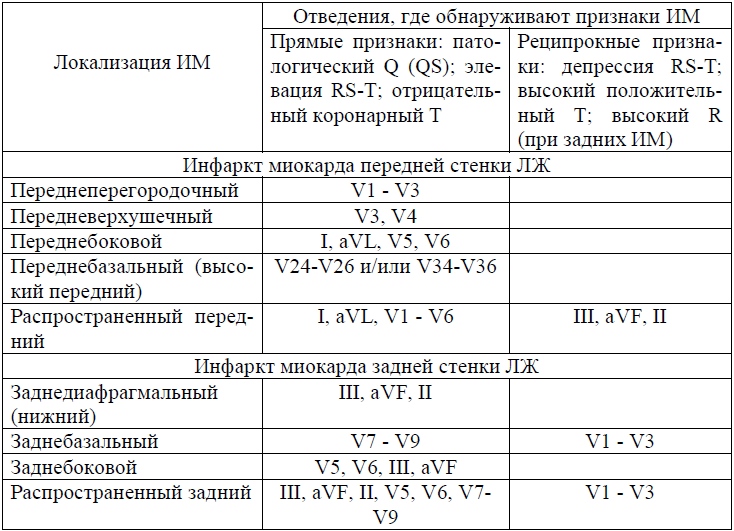 Lokalisasi akan ditampilkan oleh EKG
Lokalisasi akan ditampilkan oleh EKG Untuk mengidentifikasi lokalisasi nekrosis (infark miokard) pada EKG, tidak perlu dilakukan pemeriksaan tambahan. EKG dalam serangan jantung dapat memberikan informasi yang cukup untuk mengidentifikasi area yang dicurigai. Dalam hal ini, kardiogram jantung akan sedikit berbeda.
Faktor-faktor berikut juga mempengaruhi pembacaan peralatan listrik:
- waktu timbulnya penyakit;
- kedalaman lesi;
- reversibilitas nekrosis;
- lokalisasi infark miokard;
- pelanggaran terkait.
Mengklasifikasikan serangan jantung berdasarkan lokalisasi, kemungkinan kasus perjalanan penyakit berikut ini dapat dibedakan:
- infark dinding anterior;
- dinding belakang;
- septum;
- samping;
- dr dasarnya.
Definisi dan klasifikasi area yang terkena membantu menilai kompleksitas dan mengidentifikasi komplikasi penyakit. Misalnya, jika lesi mengenai bagian atas otot jantung, maka tidak akan menyebar, karena diisolasi. Kekalahan ventrikel kanan sangat jarang terjadi, apalagi memiliki ciri tersendiri dalam perawatannya.
Misalnya, infark septum anterior pada EKG terlihat seperti ini:
- Spike T wave di sadapan 3-4.
- P - 1-3.
- Segmen ST mengalami kenaikan pada segmen 1-3.
Klasifikasi WHO untuk infark miokard
 Metode dan lamanya pengobatan tergantung pada tingkat kompleksitas penyakit.
Metode dan lamanya pengobatan tergantung pada tingkat kompleksitas penyakit. Untuk mengklasifikasikan infark miokard, klasifikasi WHO digunakan. Apa yang membedakan norma-norma ini adalah bahwa mereka hanya digunakan untuk klasifikasi lesi fokus besar, oleh karena itu, menurut norma-norma ini, bentuk perjalanan penyakit yang ringan tidak dipertimbangkan.
Menurut klasifikasi ini, jenis kerusakan berikut dibedakan:
- Spontan. Terjadi akibat penghancuran plak kolesterol, erosi jaringan.
- Sekunder. Kekurangan oksigen disebabkan oleh tumpang tindih pembuluh darah trombus atau spasme.
- Kematian koroner mendadak. Dengan serangan jantung ini, terjadi pelanggaran total terhadap kontraktilitas jantung dengan penghentiannya.
- intervensi koroner perkutan. Alasannya menjadi intervensi bedah menyebabkan kerusakan pada pembuluh darah atau otot jantung.
- trombosis stent.
- Komplikasi operasi bypass aorta.
Dengan menggunakan kualifikasi ini, dimungkinkan untuk menentukan tingkat nekrosis dan penyebab yang menyebabkannya. Sebagai aturan, ini digunakan untuk bentuk infark yang kompleks, karena paru-paru dapat ditentukan oleh waktu lesi dan lokalisasi.
Klasifikasi berdasarkan istilah
Untuk mengidentifikasi kompleksitas lesi, perlu untuk menetapkan waktu perjalanan penyakit dengan benar. Biasanya, hal ini terutama ditentukan dari riwayat pasien, yang berisi kartu panggilan, dan setelah pemeriksaan awal. Tetapi mereka hanya mengizinkan Anda untuk memberikan pertolongan pertama dan melakukan prosedur sampai diagnosisnya terungkap sepenuhnya.
Tahapan serangan jantung berdasarkan waktu:
- Yg memberi pertanda. Keadaan pra-infark, saat gejala mulai muncul. Durasinya bisa sampai sebulan.
- Paling tajam. Pada periode ini, penyakit berlanjut dengan pembentukan nekrosis. Durasi sekitar 2 jam.
- Pedas. Nekrosis berkembang dalam 10 hari, yang dapat terjadi dengan nekrosis total di beberapa area.
- Subakut. Sampai minggu kelima sejak timbulnya penyakit. Pada tahap perjalanan penyakit ini, area nekrotik mulai meninggalkan bekas luka.
- Periode pasca-infark berlanjut dengan adaptasi otot jantung ke kondisi fungsi baru dan dengan pembentukan bekas luka yang lengkap. Ini bisa memakan waktu hingga enam bulan.
Setelah masa rehabilitasi berlalu, perubahan EKG menghilang, tanda-tanda iskemia kronis tetap ada.